خفگی
خَفِگی[1] (درزبان عامیانه: خُنّاق) در پزشکی به وضعیتی گفته میشود که مسیر جریان هوای تنفسی به درون بدن و ریه با دشواری بسیار جدی و بستهشدن، روبرو شود.
| خفگی | |
|---|---|
 | |
| ضربه با مچ دست در محوطه شکمی، در شخصی با علائم خفگی | |
| طبقهبندی و منابع بیرونی | |
| تخصص | طب اورژانس |
| آیسیدی-۱۰ | F41.0, R06.8, T17, W78-W80 |
| آیسیدی-9-CM | 784.9, 933.1 |
| سمپ | D000402 |
خفگی باعث آسفیکسی میشود که نخست به آن دسته از بافتها و اندامهای حساس به هیپوکسی -برای نمونه مغز- آسیب میزند.
بدن پس از انسداد مجرای تنفسی و با استفاده از اکسیژن باقیمانده در خون و ششها تا چند دقیقه مشکلی نخواهد داشت و سپس این محرومیت تنفسی در مدت ۶–۴ دقیقه باعث آسیب و مرگ بافتهای مغزی میشود به همین دلیل به این زمان زمان طلایی[2] میگویند.[3][4]خفگی معمولاً با تنفسخواهی[5] همراه است. نیاز بدن به تنفس به خاطر افزایش دیاکسید کربن در خون ایجاد میشود و نه به خاطر کمبود اکسیژن خون.
تنگی نفس، کبودی لبها و نوک انگشتان، کاهش یا توقف حرکات قفسه سینه، رنگ پریدگی، اشکال در صحبت کردن، سرفه، گشادی مردمک، چنگ زدن گردن با دست، خرخر کردن، لرزش، تشنج، کاهش سطح هوشیاری، کندی و نامنظمی نبض و از دست دادن حواس از علائم اولیه خفگی هستند.[6]
علل خفگی
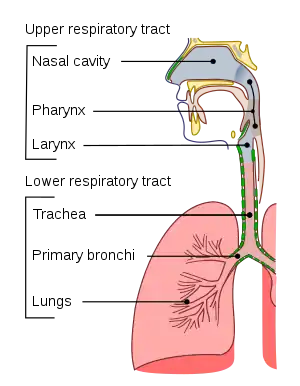
مسدود شدن مجرای تنفسی توسط اجسام خارجی مانند لقمه غذا، آب نبات، دکمه و مواد استفراغی. فشار خارجی مانند خفه کردن - بیماریهای تنفسی - لارنگواسپام – مسمومیت دارویی - به عقب برگشتن زبان در بیهوشی که یکی از شایعترین علل خفگی میباشد- استنشاق مواد سمی مانند مونواکسیدکربن و غیره.[3]
خفگی اغلب توسط جسمی از خارج از بدن ایجاد میشود که به آن جسم خارجی نیز گفته میشود و مجاری تنفسی را مسدود میکند.[7] این جسم میتواند راههای هوایی بالا یا پایین را مسدود کند.[8] انسداد راه هوایی معمولاً جزئی است، اما همچنین میتواند کامل باشد.[8]
در میان کودکان، بیشترین علت خفگی غذا، سکه، اسباب بازی و بادکنک است.[7] در یک مطالعه، بادام زمینی رایجترین جسمی بود که در مجاری تنفسی کودک مورد بررسی قرار گرفت و به علت مشکوک بودن به آسپیراسیون جسم خارجی ارزیابی شد.[9] غذاهایی که خطر خفگی بالایی دارند شامل هات داگ، آب نبات سفت، آجیل، دانهها، انگور کامل، هویج خام، سیب، پاپ کورن، کره بادام زمینی، گل ختمی، آدامس و سوسیس است.[7] شایعترین علت خفگی در کودکان بالنهای لاتکس است.[7] اشیا Small غیر غذایی کوچک و گرد مانند توپ، سنگ مرمر، اسباب بازی و قطعات اسباب بازی نیز به دلیل پتانسیل مسدود کردن راه هوایی کودک با خطر خفگی در ارتباط هستند.[7]
کودکان زیر سه سال به ویژه در معرض خطر خفگی قرار دارند زیرا آنها با قرار دادن اشیا در دهان خود در محیط خود کاوش میکنند.[7] همچنین، کودکان خردسال هنوز توانایی جویدن کامل غذا را دارند.[7] دندانهای مولار که تقریباً در سن ۱٫۵ سالگی به وجود میآیند، برای ساییدن مواد غذایی ضروری هستند.[7] حتی پس از وجود دندانهای مولر، کودکان در طول اوایل کودکی توانایی جویدن کامل غذا و بلعیدن را دارند.[7] علاوه بر این، قطر راه هوایی کودک نسبت به راه هوایی بزرگسالان کوچکتر است، به این معنی که اجسام کوچکتر میتوانند باعث انسداد راه هوایی در کودکان شوند. نوزادان و کودکان خردسال کمتر از بزرگسالان سرفه شدید ایجاد میکنند، بنابراین سرفه ممکن است در رفع انسداد مجاری تنفسی م effectiveثر نباشد.[7] سرانجام، کودکان مبتلا به اختلالات عصبی عضلانی، تأخیر در رشد، آسیب مغزی ضربه ای و سایر شرایطی که بلع را تحت تأثیر قرار میدهند، در معرض خطر افزایش خفگی قرار دارند.[7]
در بزرگسالان، غالباً انسداد غذا در مجاری تنفسی باعث خفگی میشود.[10] عوامل خطر شامل استفاده از الکل یا آرام بخش، انجام یک عمل شامل حفره دهان یا حلق، پوشیدن لوازم دهان یا داشتن یک بیماری پزشکی است که باعث مشکل در بلع یا اختلال در رفلکس سرفه میشود.[10] شرایطی که میتواند باعث دشواری در بلع یا سرفه مختل شود شامل شرایط عصبی مانند سکته مغزی، بیماری آلزایمر یا بیماری پارکینسون است. [۹] در بزرگسالان مسن، عوامل خطر نیز شامل زندگی تنها، پوشیدن دندان مصنوعی و مشکل در بلع است.[10]
کودکان و بزرگسالان مبتلا به اختلالات عصبی، شناختی یا روانپزشکی ممکن است تأخیر در تشخیص را تجربه کنند زیرا ممکن است سابقه مشخصی از ورود جسم خارجی به مجاری تنفسی وجود نداشته باشد.[10]
خفگی کودکان
نوزادان و کودکان کوچکتر از ۴ سال، بیشتر در معرض خفگی ناشی از غذا و اشیاء ریز هستند. خفگی هنگامی روی میدهد که غذا یا اشیاء وارد مجرای هوا شوند.[11]
برخی از خوراکیها به علت اندازه و جنسشان میتوانند باعث گیر کردن در گلوی کودک و خفگی او شوند. از دادن خوراکیهای زیر تا سه سالگی کودکان باید پرهیز کرد:[12]
آب نبات، ذرت افشان، آجیل (مگر اینکه رنده شده یا خورد شده باشد).
برای دادن خوراکیهای زیر به کودک باید دقت بسیار کرد و آنها را به قطعات کوچک ریز کرد: انگور، کشمش، زیتون، گوشت و مرغ، هویج.
سرفه کردن، زدن به پشت و مانور هایملیک از روشهای درمان گیر کردن جسم خارجی در گلو میباشد.
پیشگیری
در خفگی، زمان واکنش بسیار کوتاه است و بدترین موارد کشنده است. به همین دلایل، جلوگیری از آن راحت است،[13][14][15] بنابراین حتی اتفاق نمیافتد.
موارد ابتدایی
خفگی معمولاً هنگام بلعیدن با دهان بیش از حد پر که به خوبی غذا جویده نشدهاست اتفاق میافتد. این خطر هنگامی از بین میرود که فرد بتواند مواد غذایی را به قطعات متوسط تقسیم کند و آنها را بجوید و بلافاصله ببلعد. اگر غذایی قابل جویدن است، باید جویده شود، هرچه باشد، حتی اگر بسیار نرم یا ژلاتینی باشد، مانند دسرهای نرم. خوردن به تعداد انگشت شماری (ممکن است در غذاهایی مانند پاپ کورن، آجیلهای مختلف پوست کنده و غیره اتفاق بیفتد)، نیاز به جویدن با کنترل بیشتر از حد طبیعی دارد و از مقادیری که وارد دهان میشود بیشتر نیست. داشتن مقداری مایعات برای نوشیدن برای کمک به پایان بلع مفید است (قبل از وقوع خفگی). برای خوب بلعیدن، توصیه میشود که گردن در یک وضعیت طبیعی، مستقیم برای بدن فرد خورنده، با سر به جلو نگاه داشته شود، نشسته یا ایستاده (و نه دراز کشیده یا خیلی به عقب).
غذاهای خطرناک
غذاهایی که پیچیدهترین خفگی را ایجاد میکنند، آنهایی هستند که شکل آنها با شکل حلق یا نای سازگار است: هات داگ و سوسیس، موز، غذای بلوکی و غیره خفه شدن در غذاهایی که دهان را خشک میکنند راحت تر است (گوشت بیش از حد پخته شده، کیک اسفنجی، پیتزا سرد و غیره)، که به کمک مایعات آشامیدنی یا همراه با پوره یا سس نیاز دارد. همچنین خفه کردن غذاهایی که سخت هستند (گوشت هشت پا یا ماهی، حیوانات بزرگ، برخی از خزندگان و غیره) راحت تر است، ممکن است لازم باشد آنها را همراه با چیزی بخورید که به دندانها کمک میکند تا آنها را خرد کنید (مثل یک قرص نان)، یا هر روش مشخصی برای تهیه یا پخت.
گروههای پرخطر
برخی از گروههای جمعیتی خطر خفگی بیشتری دارند، مانند: افراد مسن، کودکان، معلولان (از نظر جسمی یا روحی)، افراد تحت تأثیر الکل یا مواد مخدر، افرادی که داروهایی مصرف کردهاند که بهطور جدی توانایی بزاق دهان یا واکنش را کاهش میدهد، بیماران با مشکلات بلع (دیسفاژی)، افراد خودکشی، صرع، افراد در طیف اوتیسم، افراد مبتلا به اختلالات مانند پیکا که آنها را به سمت مصرف اجسام غیرقابل خوردن و غیره سوق میدهد. آنها را در حالی که میخورند. اگر آنها قادر به جویدن صحیح نباشند، غذای آنها نمیتواند سخت و سخت باشد. اگر آنها در خوردن غذا بهطور معمول مشکل دارند، توصیه نمیشود غذایی به آنها بدهید که ممکن است مشکل ایجاد کند یا آن را به قطعات بسیار کوچک جدا کنید. در مواردی که فرد قادر به خوردن غذا با خیال راحت نیست، میتوان غذا را با تغذیه سرنگهایی که محتوای مایع در دهان بیمار میریزد، تهیه کرد. اگر مشکل این است که آنها هر نوع دارو یا ماده ای را که بزاق را کاهش میدهد مصرف کردهاند، تا زمانی که ترشح بزاق دهان آنها نباشد، نمیتوانند غذای جامد بخورند.
پیشگیری در نوزادان و کودکان
همه کودکان کوچک در غذا خوردن نیاز به مراقبت دارند. آنها باید یاد بگیرند که غذای خود را کاملاً بجوند تا از خفگی جلوگیری کنند. تغذیه آنها هنگام انجام فعالیت دیگری (هنگام دویدن، بازی، خندیدن و …) خطر خفگی را افزایش میدهد. مراقبان میتوانند بر کودکان هنگام غذا خوردن یا بازی نظارت کنند.[16] تأمین کنندگان مانند متخصصان اطفال و دندانپزشکان میتوانند اطلاعاتی را دربارهٔ والدین و مراقبان در مورد مناسب بودن غذا و اسباب بازیها از نظر سن برای جلوگیری از خفگی ارائه دهند. آکادمی متخصصان اطفال آمریکا توصیه میکند تا ۶ ماهگی قبل از معرفی غذاهای جامد به نوزادان صبر کنید.[17] مراقبان میتوانند از دادن غذاهایی که به کودکان کمتر از ۵ سال دارند، از خطر خفگی مانند قطعات هات داگ، موز، چوب پنیر، تکههای پنیر، آب نبات سخت، آجیل، انگور، گل ختمی یا پاپ کورن جلوگیری کنند.[16] بعداً، وقتی آنها به این غذاها عادت کردند، طبیعی است که آنها را به قطعات کوچک تقسیم کنید. به عنوان مثال: اگر آنها قصد دارند هات داگ بخورند، میتوان سوسیس را از طول، قطعه قطعه یا هر دو تقسیم کرد؛ و همین امر در مورد موز، انگور، غلات و غیره به والدین، معلمان، مراقبان کودک و سایر مراقبان کودکان توصیه میشود که در خفه کردن کمکهای اولیه و احیای قلبی ریوی (CPR) آموزش ببینند.[7]
درمان
خفگی با تعدادی روش مختلف، که مدیریت راه هوایی را تشکیل میدهند، درمان میشود. این شامل تکنیکهای اساسی موجود برای کمکهای اولیه و تکنیکهای پیشرفته تری است که برای متخصصان بهداشت در دسترس است.
درمان اولیه خفگی

درمان اساسی خفگی شامل تعدادی از تکنیکهای غیرتهاجمی برای کمک به خارج شدن اجسام خارجی از مجاری تنفسی است. اکثر پروتکلهای مدرن، از جمله پروتکلهای انجمن قلب آمریکا و صلیب سرخ آمریکا، چندین مرحله را پیشنهاد میکنند که برای اعمال فشار بیشتر است. برای قربانی خفگی که هشیار است، اکثر پروتکلها توصیه میکنند که فرد سرفه کند و به دنبال آن ضربه محکمی به پشت او زده شود و اگر هیچیک از این موارد مؤثر نبود، رانشهای شکمی (مانور هایملیش) یا رانش سینه نیز انجام شود. پس از از دست دادن هوشیاری قربانیان خفگی، شروع CPR توصیه میشود.[18]
سرفه
اگر فرد دچار خفگی هوشیار باشد و سرفه کند، صلیب سرخ آمریکایی توصیه میکند فرد را به آرامش و ادامه سرفه آزادانه تشویق کنید، و ممکن است گرفتن هوا از طریق بینی برای پر کردن ریهها آسانتر باشد. اگر فرد دچار خفگی قادر به سرفه نباشد یا سرفه مؤثر نباشد، صلیب سرخ آمریکایی توصیه میکند که به روشهای دیگر ادامه دهید.[19]
منابع
- Wikipedia contributors, "Choking," Wikipedia, The Free Encyclopedia, (accessed June ۹، ۲۰۰۸).
- خفگی از «خفه + گی» تشکیل شده و واژهای از ریشهٔ پارسی است. در گذشته به خفه، «خپه» میگفتند.
- Golden Time
- مجلهٔ الکترونیکی هوم
- Ross, Darrell Lee; Chan, Theodore C (2006). Sudden Deaths in Custody. ISBN 978-1-59745-015-7.
- air hunger
- آفتاب
- Committee on Injury, Violence (2010-03-01). "Prevention of Choking Among Children". Pediatrics. 125 (3): 601–607. doi:10.1542/peds.2009-2862. ISSN 0031-4005. PMID 20176668.
- Dominic Lucia; Jared Glenn (2008). CURRENT Diagnosis & Treatment: Emergency Medicine. New York, NY: McGraw-Hill. ISBN 978-0-07-184061-3.
- "Infant Food and Feeding". www.aap.org. Retrieved 2017-12-15.
- Warshawsky, Martin (31 December 2015). "Foreign Body Aspiration". Medscape. Retrieved 1 December 2017.
- حوزه، مجلهٔ پیام زن، آبان ۱۳۷۹، شماره ۱۰۴، نوشتار: مراقب خفگی کودکتان باشید.
- «نینیلند». بایگانیشده از اصلی در ۱۶ ژوئن ۲۰۰۸. دریافتشده در ۹ ژوئن ۲۰۰۸.
- "Choking Prevention" (PDF). Arizona Department of Economic Security. Archived from the original (PDF) on 2017-10-31.
- Kramarow, Ellen; Warner, Margaret; Chen, Li-Hui (2014). "Food-related choking deaths among the elderly". Injury Prevention. 20 (3): 200–203. doi:10.1136/injuryprev-2013-040795. ISSN 1475-5785. PMID 24003082.
- "Choking is a leading cause of injury and death among children". ScienceDaily. Retrieved 2020-02-02.
- "Choking Prevention for Babies". Safe Kids Worldwide. Retrieved 2017-12-15.
- "Infant Food and Feeding". www.aap.org. Retrieved 2017-12-15.
- "Part 5: Adult Basic Life Support and Cardiopulmonary Resuscitation Quality – ECC Guidelines". eccguidelines.heart.org. Retrieved 4 December 2017.
- "STEP 3: Be Informed – Conscious Choking | Be Red Cross Ready". www.redcross.org. Retrieved 4 December 2017.
