نارسایی دریچه میترال
نارسایی دریچه میترال (به انگلیسی: Mitral regurgitation) یا پس زدن خون از دریچهٔ میترال در بزرگسالان به دو دلیل ایجاد میگردد. یکی از این دلایل عوارض تب رماتیسمی است. علت دیگر در برخی بیماران، پاره شدن طنابهای عضلانی متصل به دریچهها است (یکی از عوارض حمله ایسکمیک قلبی). علائم آن تپش قلب و نارسائی قلب است.
| Mitral regurgitation | |
|---|---|
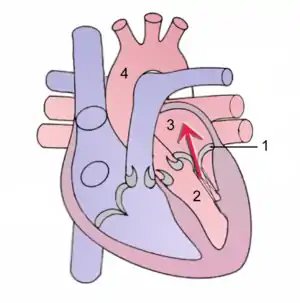 | |
| Mitral regurgitation (schematic drawing) During systole, contraction of the left ventricle causes abnormal backflow (arrow) into the left atrium. ۱ Mitral valve ۲ Left Ventricle ۳ Left Atrium ۴ آئورت | |
| طبقهبندی و منابع بیرونی | |
| تخصص | ژنشناسی پزشکی |
| آیسیدی-۱۰ | I۰۵.۱, I۳۴.۰, Q۲۳.۳ |
| آیسیدی-9-CM | 394.1, 424.0, 746.6 |
| دادگان بیماریها | 8275 |
| مدلاین پلاس | 000176 |
| ئیمدیسین | emerg/۳۱۴ |
| سمپ | D008944 |
دریچه میترال (mitral) دریچهای است که بین دهلیز چپ و بطن چپ قلب قرار گرفتهاست و شامل دو لت (دو تکه) است. بهطور طبیعی دهانههای این دریچه هنگام دیاستول باز است و خون از دهلیز چپ وارد بطن چپ میشود. طی انقباض بطن چپ (سیستول) دریچه میترال بسته نگه داشته میشود.
شرح بیماری
در نارسایی دریچه میترال، دریچه نمیتواند بهخوبی بسته شود و در نتیجه خون دوباره به دهلیز برگشت میکند. این وضعیت باعث میشود که فشار در وریدهای ریوی که به دهلیز چپ میریزند بالا برود که موجب احتقان ریوی و تنگی نفس میشود. همچنین بخاطر برگشت قسمتی از خون پمپ شده توسط بطن چپ به دهلیز چپ، سمت چپ قلب مجبور است حجم بیشتری خون پمپ کند تا گردش خون بدن را تأمین کند و در نهایت هم بعلت فعالیت زیاد، نارسایی قلبی مزمن و تپش قلب و تنگی نفس پدید میآید. با بزرگ شدن دهلیز چپ، احتمال آریتمیهای قلبی مثل AF نیز وجود دارد. گاهی بویژه در موارد درگیری روماتیسمی دریچههای قلب، نارسایی میترال میتواند همراه با تنگی میترال همزمان دیده شود.[1]
علل بیماری
نارسایی دریچه میترال در بزرگسالان اغلب از عوارض تب رماتیسمی است و بیماری روماتیسمی قلب تقریباً در ٪۳۳ موارد وجود دارد. سایر علل عبارتند از:
- پرولاپس دریچه میترال
- بیماری ایسکمیک قلب به همراه اختلال عملکرد عضله پاپیلاری یا در برخی بیماران در اثر پاره شدن طنابهای عضلانی که به دریچهها متصل است (یکی از عوارض حمله ایسکمیک قلبی) ایجاد میشود.
- اتساع بطن چپ به هر علت
- کلسیفیکاسیون حلقوی میترال (Annular)
- کاردیومیوپاتی هیپرتروفیک
- اندوکاردیت عفونی
- علل مادرزادی[1]
پیشگیری
بیمار نمیتواند جلوی پیشرفت احتمالی نارسایی دریچه میترال را بگیرد، ولی میتواند با در جریان قرار دادن جراح و دندانپزشک پیش از اعمال جراحی جلوی ایجاد و عوارض آن را بگیرد (مثلا در مورد عفونت باکتریایی دریچه) و موجب موفقیت بیشتر عمل شود.
درمان
بیشتر افرادی که نارسایی خفیف دریچه میترال دارند به ویژه آنها که هیچ علامتی ندارند به درمان نیاز ندارند و دارای یک زندگی طبیعی، فعال و بدون مشکل هستند. عمدتاً پزشکان توصیه نمیکنند که شیوه زندگی خود را تغییر دهند یا محدودیتی در انجام فعالیتهای بدنی و رژیم غذایی خود قائل شوند.[1]
جراحی
در بیمارانی که با درمان طبی بهبود نیابند بازکردن دریچه به طریق جراحی یا تعویض آن با یک دریچهٔ مصنوعی ضروری است. برای تعویض دریچه هم از دریچه مصنوعی (سنتتیک) و هم از دریچه طبیعی استفاده میشود.
در صورت علامتدار بودن بیمار یا وجود شواهدی دال بر اختلال عملکرد شدید بطن چپ (کسر تخلیهای بطن چپ زیر ۶۰% یا قطر پایان سیستولی بطن چپ بیش از ۷۵mm در اکو)، درمان جراحی (بهصورت ترمیم دریچه یا تعویض آن) لازم است. برای تعویض دریچه هم از دریچه مصنوعی (فلزی) و هم از دریچه طبیعی (خوکی یا گاوی) استفاده میشود. جراحی باید پیش از پیشرفت به سمت نارسائی قلبی مزمن و شدید صورت گیرد در غیر اینصورت مفید و بهبود دهنده نخواهد بود.[1]
پیشگیری از عفونت دریچه
برایکاهش احتمال عفونت دریچه (آندوکاردیت) بیمار نیاز به مصرف آنتی بیوتیکهای قبل از عمل جراحی دارد، همچنین اگر بیمار نیازمند کار دندانپزشکی روی دندان خود باشد که منجر به خونریزی لثه میشود (جرمگیری زیر لثه، کشیدن دندان، عصبکشی و جراحیهای لثه)، همچنین قبل از اعمال جراحی چون برداشتن لوزه، کیسه صفرا،پروستات و جراحیهای سیستم ادراری و رحمی جراح باید در جریان نارسایی دریچه میترال بیمار قرار بگیرد.[1]
داروها
استفاده پیشگیرانه آنتی بیوتیکها، بسیاری از باکتریها که ممکن است وارد گردش خون شوند را از بین برده و جلوی عفونت دریچه قلب را میگیرد. آموکسی سیلین یکی از شایعترین داروهایی است که بدین منظور تجویز میشود. ولی اگر بیمار به داروهای خانواده پنی سیلین (آمپی سیلین) حساسیت دارد، پزشک میتواند از آنتی بیوتیکهای دیگر مانند کلیندامایسین یا آزیترومایسین استفاده کند.