سندرم ولف پارکینسون وایت
سندرم وُلف-پارکینسون-وایت (به انگلیسی: Wolff-Parkinson-White syndrome) که به اختصار سندرم دَبلیوپیدَبلیو (با نمایش اختصاری WPW) هم گفته میشود، گونهای نابهنجاری هدایت الکتریکی قلب است که در اثر آن برای هدایت امواج الکتریکی قلب، مسیری فرعی و غیرطبیعی بهوجود میآید. علت و موارد باعث بروز این بیماری، هنوز به درستی شناخته نشده،[1] اما عوامل وراثت و زمینهٔ خانوادگی در ابتلا به بیماری مؤثر هستند.
| نشانگان ولف پارکینسون وایت | |
|---|---|
 | |
| یک مشخصهٔ موج دلتا در نوار قلب یک بیمار مبتلا به سندرم ولف پارکینسون وایت | |
| طبقهبندی و منابع بیرونی | |
| تخصص | پزشکی قلب |
| آیسیدی-۱۰ | I45.6 |
| آیسیدی-9-CM | 426.7 |
| اُمیم | ۱۹۴۲۰۰ |
| دادگان بیماریها | 14186 |
| ئیمدیسین | emerg/۶۴۴ med/2417 |
| پیشنت پلاس | سندرم ولف پارکینسون وایت |
| سمپ | C14.280.067.780.977 |
ویژگی بارز این نشانگان در نوار قلب، وجود موجهای دلتا و کوتاهی فاصلهٔ PR است. مبتلایان به این بیماری، آمادگی بروز ریتمهای سریع قلبی را دارند که رایجترین آنها ریتم تند دهلیزی (AF) است.
در طی حملههای آریتمی، بیمار دچار علائم و عوارضی نظیر تپش قلب شدید و ناراحتکننده (به دلیل تندی ضربان قلب)، تهوع و استفراغ، سرگیجه، سنکوپ و گاه ایست قلبی و مرگ خواهد شد. مرگ ناگهانی به دلیل ایست قلبیِ ناشی از آریتمی قلب نادر و احتمال رخداد آن کمتر از ۰٫۶ درصد است. در هنگام بروز آریتمی و وجود تپش قلب شدید، تعداد ضربان قلب در دقیقه، ممکن است تا بیش از ۱۵۰ ضربان در دقیقه نیز برسد.
برای بیماران دچار این نشانگان، داروهای ضد آریتمی از کلاسهای گوناگون وجود دارد که باید نوع آن توسط پزشک تجویز شود. شیوههایی برای حذف راه فرعی از طریق تخریب (ablation) با امواج رادیویی وجود دارد که امکان درمان قطعی را فراهم میکند و احتمال بازگشت بیماری را پایین میآورد.
تاریخچه
اولین بار فرانک نورمن ویلسون در سال ۱۹۱۵ میلادی شرح اولیهای از این اختلال ارائه نمود. بعدها در سال ۱۹۳۰، لوئیس ولف، جان پارکینسون و پال دادلی وایت به طور مشترک در مقالهای که در امریکن هارت جورنال منتشر شد توصیف کاملی از این اختلال را در ۱۱ بیمار ارائه دادند.[2] نام بیماری از نام خانوادگی این سه پژوهشگر گرفته شدهاست.
سببشناسی
حضور شاخه کِنت در سمت راست قلب، در بیماران مبتلا به آنومالی اپشتاین[3] زیاد میباشد. به طریق مشابه، بین مسیرهای فرعی سمت چپ قلب، با پرولاپس درچه میترال و کاردیومیوپاتی هایپرتروفیک رابطه مشاهده شدهاست.[4] توضیح آن که شاخه یا گرهِ کِنت، مسیری فرعی و اضافی برای هدایت جریان الکتریکی در قلب است که به طور غیرطبیعی به وجود میآید.
آسیبشناسی
فعالیت طبیعی سیستم هدایت امواج الکتریکی قلب طوری است که هدایت الکتریکی از (دهلیزها) به (بطنها) تنها از یک مسیر ویژه الکتریکی (گره دهلیزی-بطنی) انجام میگیرد تا عملکرد مناسب پمپ قلب فراهم شود. (به بخش نگارخانه مراجعه شود) در بیماران نشانگان ولف-پارکینسون-وایت علاوه بر گره دهلیزی-بطنی، یک مسیر الکتریکی دیگر به صورت غیرطبیعی و نابنهجار، اتصال الکتریکی دهلیزها به بطنها را بهوجود میآورد. در این بیماری، بطنها به دلیل وجود این راه فرعی به نام شاخهٔ کِنت، زودتر از حالت طبیعی فشرده میشوند. وجود این مسیر غیرطبیعی در نوار قلب به راحتی قابل تشخیص است.
گاه در برخی موارد هدایت یک طرفه در این مسیر وجود دارد که اصطلاحاً هدایت مخفی نام دارد. در این حالت هرچند فاصله PR کاهش مییابد، اما کمپلکس QRS فاقد موج دلتا خواهد بود. به این حالت الگوی لون-گانونگ-لِوین، یا به اختصار الگوی LGL میگویند. در صورتی که اختلال مذکور با PMHای از تاکیکاردی (تندتپشی) همراه باشد، به آن نشانگان LGL میگویند.[4]
وجود مسیر فرعی چه به صورت آشکار و چه پنهان، باعث احتمال ایجاد یک پالس چرخشی بین مسیر فرعی غیرطبیعی و گره دهلیزی-بطنی میشود و یک آریتمی از انواع PSVT ایجاد میکند. ممکن است در مبتلایان به سندرم ولف-پارکینسون-وایت ریتم AF ایجاد شود که در این حالت، بیمار به دلیل هدایت سریع امواج دهلیزی به بطن با ضربان بسیار بالای قلب و احتمال آریتمی بطنی به صورت VF مواجهاست و درجهٔ خطر بالاست.
همهگیرشناسی
WPW، بین ۰٫۱ و ۰٫۳ درصد جمعیت را تحت تأثیر قرار میدهد.[5] به طور کلی، شیوع نشانگان ولف پارکینسون وایت، ۱ تا ۳ در هر هزار نفر است. در موضوع شیوع ولف پارکینسون میبایست دو حالت بیماری را از هم افتراق داد. دستهٔ اول، بیماران با الگوی دبلیوپیدبلیو (به انگلیسی: WPW pattern) که طبق تعریف، شامل بیمارانی میشود که دارای نوار قلب با الگوی ولف پارکینسون هستند ولی هیچ مورد از آریتمی را تجربه نکردهاند. دسته دوم، بیماران سندرم دبلیوپیدبلیو (به انگلیسی: WPW syndrom) هستند که طبق تعریف، شامل بیماران با الگوی ولف پارکینسون در نوار قلب هستند که دورههایی از آریتمی را تجربه کردهاند. بیماران مبتلا به سندرم دبلیوپیدبلیو تنها کمتر از ۲ درصد از افراد دارای الگوی دبلیوپیدبلیو را شامل میشوند.[6]
علایم و نشانهها
گاهی اوقات ممکن است که فرد به دبلیوپیدبلیو مبتلا باشد ولی هیچ علامتی، حتی تاکیکاردی (تندتپشی) را، تجربه نکرده باشد. بسیاری از افرادی که دارای مسیر الکتریکی اضافی هستند - افراد دارای الگوی دبلیو پی دبلیو - از دارا بودن این وضعیت در قلب خود آگاه نیستند و هیچ علامتی را هم تجربه نکردهاند. بروز علایم معمولاً ناشی از تاکیکاردی و آریتمی (ریتم غیرطبیعی ضربان قلب) است. فرد بیمار ممکن است در فاز حمله این علایم را تجربه کند: تپش قلب، تنگینفس، سرگیجه، احساس منگی و سبکی سر، کاهش سطح هوشیاری، غش، تهوع و استفراغ.
تاکیکاردی معمولاً به صورت ناگهانی شروع شده و به صورت ناگهانی و معمولاً بدون درمان از بین میرود. گاهی اوقات برای کنترل تاکیکاردی، اقدام درمانی لازم میشود. بیمار معمولاً تاکیکاردی را به صورت احساس تپش قلب تجربه میکند.
تشخیص
نشانگان ولف-پارکینسون-وایت، حملهای است که در نوار قلب فرد مبتلا، فاصلهٔ موج P تا R کوتاه و QRS پهن مشاهده میشود. تشخیص این بیماری معمولاً با نوار قلب و دیدن موج دلتا و کوتاهی فاصلهٔ PR است. پزشک با بررسی نوار قلب بیمار و مشاهدهٔ فاصله P-R کوتاه و QRS پهن، بیماری را تشخیص میدهد. به بخش نگارخانه مراجعه شود.
مشخصات نوار قلب

نوار قلب در بیماران مبتلا به دبلیوپیدبلیو دو ویژگی مهم دارد:
- کوتاه شدن قطعه PR به کمتر از ۱۲ صدم ثانیه، ناشی از عبور جریان الکتریکی از مسیرهای انحرافی (دور زدن گره دهلیزی-بطنی)
- طولانی شدن کمپلکس QRS ناشی از انقباض سریعتر بطنها و به دنبال آن تحریک مجدد ناشی از جریان رسیده گره دهلیزی-بطنی
در تقسیمبندی بیماران به علامتدار و بدونعلامت، نوار قلبی مختل، بدون دورههای تاکیکاردی را الگوی دبلیوپیدبلیو و تغییرات در نوار قلب همراه با دورههایی از تاکیکاردی را نشانگان دبلیوپیدبلیو میگویند.
درجهٔ خطر
اگرچه بیشتر افراد مبتلا، ممکن است تا پایان عمر بینشانه باقی بمانند اما این بیماری در موارد نادری ممکن است موجب مرگ ناگهانی شود. وجود مسیر فرعی هدایت موج الکتریکی که در این نشانگان ایجاد میشود، باعث احتمال ایجاد یک پالس چرخشی بین مسیر فرعی غیرطبیعی و گره دهلیزی-بطنی میشود و یک آریتمی از انواع PSVT ایجاد میکند. ممکن است در مبتلایان به سندرم ولف-پارکینسون-وایت ریتم AF ایجاد شود که در این حالت، بیمار به دلیل هدایت سریع امواج دهلیزی به بطن با ضربان بسیار بالای قلب و احتمال آریتمی بطنی به صورت VF مواجهاست و درجهٔ خطر بالاست. در صورت بروز آریتمی، بیمار به درمان اضطراری و سریع بیمارستانی نیازمند است.
از موارد تشدیدکننده و افزایندهٔ خطر که ممکن است شرایط فرد دارای الگوی دبلیو پی دبلیو یا بیمار مبتلا به نشانگان (سندرم) ولف پارکینسون وایت را بدتر کنند، کافئین، استرس (فشار روانی) و خستگی هستند.
درمان
برای بیمارانی که هیچگونه شکایتی ندارند و WPW تنها از طریق ECG (نوار قلب) نمایان است، نیاز به درمان خاصی نیست.
اگر بیمار، دچار حملهٔ بحرانی شده، فشار خون وی کاهش شدید داشته باشد و دچار کاهش هوشیاری شده باشد؛ باید هرچه سریعتر از شوکدرمانی برقی استفاده شود. در صورتی که بیمار، دچار علائم شدید کاهش فشار خون، کاهش سطح هشیاری و... نباشد، درمان از راه دارودرمانی، شیوهٔ مناسبی است.
درمان ضد آریتمی با دارودرمانی، برای بیماران مبتلا به بیماری ولف-پارکینسون-وایت قابل اجراست، اما مؤثرترین و کم عارضهترین روش درمانی، از بین بردن مسیر فرعی از طریق تخریب با فرکانس رادیویی (Radio Frequency Ablation یا به طور اختصاری RF-Ablation) میباشد که عوارض آن حتی از درمان دارویی کمتر است و موفقیت بالا (افزون بر ۹۰٪) دارد.
درمان بیماری با استفاده از این شیوه، احتمال درمان قطعی را بیشتر کرده و از امکان بازگشت بیماری، میکاهد. برای درمان از این طریق، باید راه غیرطبیعی موجود در قلب بیماران را با جریان امواج رادیویی سوزاند و تخریب (ablation) کرد. بااینکه این راه درمان، مؤثرترین راهحل و درمانی قطعی است، برای همهٔ بیماران توصیه نمیشود. این عملیات، باید توسط فوقتخصص الکتروفیزیولوژی قلب، به اجرا درآید.
دارودرمانی
درمان به دو گروه درمان حاد و درمانهای مزمن و نگهدارنده تقسیم میشود. درمانهای حاد معمولاً شامل تجویز دارو به صورت وریدی برای کاهش تعداد ضربان قلب است. برای پیشگیری از بروز تاکیکاردی، داروهای ضد آریتمی از کلاسهای گوناگون وجود دارند که میتوانند برای درمان و جلوگیری از ایجاد عوارض نشانگان مصرف شوند. نوع این داروها باید توسط پزشک تجویز شود.
به منظور کنترل حاد ضربان قلب ناشی از فیبریلاسیون یا فلاتر دهلیزی در مبتلایان به سندرم ولف-پارکینسون-وایت، داروی انتخابی پروکایینآمید وریدی است.[4] پروکائینآمید همچون دیگر داروهای بلاکر کانال سدیم سرعت هدایت را کاهش داده و ضربانسازهای نابهجا را کاهش میدهد.[7] همچنین، به عنوان دیگر داروی ضد آریتمی، در صورت لزوم ممکن است از آمیودارون استفاده شود.
مبتلایان نامدار
نگارخانه
 نمایش گرافیکی سامانهٔ هدایت الکتریکی طبیعی قلب انسان
نمایش گرافیکی سامانهٔ هدایت الکتریکی طبیعی قلب انسان انتقال یک جریان فعالیت قلبی در سامانهٔ هدایت الکتریکی قلب انسان سالم
انتقال یک جریان فعالیت قلبی در سامانهٔ هدایت الکتریکی قلب انسان سالم نوار قلبی فردی با سندرم ولف-پارکینسون-وایت
نوار قلبی فردی با سندرم ولف-پارکینسون-وایت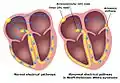 نمایش گرافیکی از شاخهٔ کِنت (گره کِنت) یا مسیر فرعی الکتریکی در نشانگان ولف-پارکینسون-وایت
نمایش گرافیکی از شاخهٔ کِنت (گره کِنت) یا مسیر فرعی الکتریکی در نشانگان ولف-پارکینسون-وایت
![]() برای دسترسی به نمای بزرگِ هر نگاره، کافی است اشارهگر موشواره (ماوس) را روی آن برده و کلیک کنید.
برای دسترسی به نمای بزرگِ هر نگاره، کافی است اشارهگر موشواره (ماوس) را روی آن برده و کلیک کنید.
پانویس
- Wolff-Parkinson-White syndrome | Better Health Channel بایگانیشده در ۱۹ آوریل ۲۰۱۲ توسط WebCite، وبگاه Better Health Channel-فرمانداری ایالت ویکتوریای استرالیا. بازبینی شده در تاریخ ۱۹ آوریل ۲۰۱۲. بایگانی شده از نسخهٔ اصلیدر در تاریخ ۱۹ آوریل ۲۰۱۲.
- Bundle-branch block with short P-R interval in healthy young people prone to paroxysmal tachycardia. 1930
- اوژن براونوالد (۲۰۰۵)، «۲۱۴»، بیماریهای قلب و عروق؛ اصول طب داخلی هاریسون، ترجمهٔ دکتر منوچهر قارونی (ویراست شانزدهم)، تهران: انتشارات نسل فردا، ص. صفحهٔ ۱۹۱
- آندرئولی و کارپنتر (۲۰۱۰)، «۱۰»، بیماریهای قلب و عروق؛ مبانی طب داخلی سیسیل، ترجمهٔ دکتر منوچهر قارونی (ویراست هشتم)، تهران: انتشارات ارجمند، ص. صفحهٔ ۱۵۹
- https://en.wikipedia.org/w/index.php?title=Wolff–Parkinson–White_syndrome&oldid=769847535 . چهاردهم مارچ ۲۰۱۷. ۲۳:۵۳ به وقت ایران.
- http://www.ncbi.nlm.nih.gov/pubmed/14153940 انستیتوی ملی سلامت ایالات متحدهٔ آمریکا، کتابخانهٔ ملی پزشکی. بازبینی شده در ۲۱ آوریل ۲۰۱۲. (پیوند پایدار، بایگانی شده از نسخهٔ اصلی در تاریخ ۲۳ آوریل ۲۰۱۲)
- برترام کاتزونگ و آنتونی ترور (۲۰۱۰)، «۱۴»، فارماکولوژی پزشکی کاتزونگ-تِرِور، ترجمهٔ دکتر حسین خلیلی (ویراست نهم)، تهران: انتشارات ارجمند، ص. صفحهٔ ۱۷۸
منابع
- «سندرم ولف پارکینسون وایت، آریتمی». دکتر رضایی. پایگاه جامع اطلاعرسانی و آموزشی قلب و عروق مدکام وب. بایگانیشده از اصلی در ۲۰ آوریل ۲۰۱۲. دریافتشده در ۱۹ آوریل ۲۰۱۲.
- نوری، غلامعلی. «بیماری سندرم ولف پارکینسون وایت». تالار گفتگوی پزشکان و دندانپزشکان ایران - پورتال پزشکان و دندانپزشکان ایران. بایگانیشده از اصلی در ۲۹ فوریه ۲۰۱۲. دریافتشده در ۱۹ آوریل ۲۰۱۲.
- «بیماری ولف- پارکینسون- وایت (WPW) Patient Information: Bahman Arrhythmia Clinic». وبگاه کلینیک آریتمی بهمن-Bahman Arrhythmia Clinic. بایگانیشده از اصلی در ۶ ژانویه ۲۰۱۴. دریافتشده در ۱۹ آوریل ۲۰۱۲.
- "Wolff-Parkinson-White syndrome". مشارکتکنندگان ویکیپدیای انگلیسی. Retrieved 19 April 2012.
- «معنی لغت: Wolf- Parkinson-White syndrome». وبگاه آفتابAftab - به نقل از دیکشنری پزشکی دورلند، Dorland Medical Dictionary. دریافتشده در ۱۹ آوریل ۲۰۱۲.
- Your LIFE: THE FACTS WOLFF-PARKINSON-WHITE SYNDROME.(Features). ۲ می ۲۰۰۷. روزنامهٔ The Mirror، لندن، انگلستان. از هایبیم ریسرچ (HighBeam Research). بازبینی در تاریخ ۱۲ نوامبر ۲۰۱۴. (نیازمند عضویت و اشتراک)
- Wolff–Parkinson–White syndrome - Wikipedia, the Free Encyclopedia. 27 June 2016. 11:27 IRST
- Wolff–Parkinson–White syndrome - Wikipedia, the Free Encyclopedia. 14 March 2017. 23:57 IRST
پیوند به بیرون
- Wolff-Parkinson-White syndrome - سندرم ولف پارکینسون وایت در راهنمای تصمیمگیری بالینی UpToDate آپ تو دیت
- اثر انرژی رادیوفرکوئنسی در درمان سندرم ولف پارکینسون وایت. https://www.sid.ir/FileServer/JF/63013830101%5Bپیوند+مرده%5D.
 (PDF)؛ مجلهٔ پزشکی هرمزگان، فصلنامهٔ دانشگاه علوم پزشکی و خدمات بهداشتی درمانی هرمزگان؛ دانشگاه علوم پزشکی و خدمات بهداشتی درمانی هرمزگان
(PDF)؛ مجلهٔ پزشکی هرمزگان، فصلنامهٔ دانشگاه علوم پزشکی و خدمات بهداشتی درمانی هرمزگان؛ دانشگاه علوم پزشکی و خدمات بهداشتی درمانی هرمزگان - مکانهای مسیر فرعی سندرم ولف پارکینسون وایت (متن فارسی)؛ پایگاه اطلاعرسانی الکتروفیزیولوژی قلب
- Electrocardiograms. San Francisco General Hospital, Emergency Services. تصاویری از نمونههای نوار قلب (الکتروکاردیوگرام) بیماریهای قلبی. وبگاه بخش اورژانس بیمارستان عمومی سان فرانسیسکو
- Wolff-Parkinson-White syndrome - Genetics Home Reference
- Cardiac Disorders - Open Directory Project
- The University of Iowa Children's Hospital - Animation and Video discussing WPW - Video section. بیمارستان کودکان دانشگاه آیووا، ایالات متحدهٔ آمریکا
