جذام
جذام، خوره یا لِپرُسی که همچنین با نام بیماری هانسن شناخته میشود، بیماری مزمنی است که توسط باکتری مایکوباکتریوم لپره[1] و مایکوباکتریوم لپروماتوسیس ایجاد میشود.[2] در ابتدا، عفونتهای ناشی از این بیماری علائمی ندارند و به مدت ۵ تا ۲۰ سال به این صورت باقی میمانند.[1] علائم این بیماری شامل گرانولوما دستگاه عصبی پیرامونی، دستگاه تنفسی، پوست، و چشمها میشود.[1] این علائم ممکن است باعث ناتوانی در حس درد و در نتیجه از دست دادن بخشهایی از دست و پا در نتیجه آسیبهای مکرر شود.[3] احساس ضعف و ضعف چشم همچنین ممکن است در بیمار ایجاد شود.[3] دو نوع اصلی این بیماری بر اساس تعداد باکتریهای موجود در هر نوع تشخیص داده میشود: پسی باسیلاری و مالتی باسیلاری.[3] این دو نوع جذام بر اساس تعداد پیگمانتاسیون ضعیف، و لکههای پوستی بیحس تشخیص داده میشوند که در پسی باسیلاری تعداد این لکهها پنج عدد یا کمتر است و در نوع مالتی باسیلاری تعداد آنها بیشتر از پنج عدد است.[3] این بیماری با استفاده از مشاهده رنگآمیزی اسید فاست در بافت برداری پوستی یا از طریق تشخیص DNA فرد با استفاده از واکنش زنجیرهای پلیمراز تشخیص داده میشود.[3] این بیماری در میان افرادی که در فقر زندگی میکنند شایع تر است و عقیده بر این است که از طریق ریز قطرههای تنفسی به انسان منتقل میشود.[3] این بیماری از دسته بیماریهای بسیار عفونی نیست.[3]
| جذام | |
|---|---|
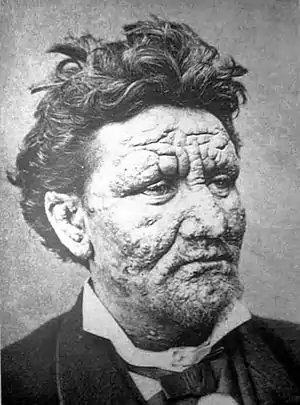 | |
| مرد ۲۴ سالهٔ مبتلا به جذام | |
| طبقهبندی و منابع بیرونی | |
| تخصص | بیماری عفونی (تخصص پزشکی) |
| آیسیدی-۱۰ | A30 |
| آیسیدی-9-CM | 030 |
| اُمیم | ۲۴۶۳۰۰ |
| دادگان بیماریها | 8478 |
| مدلاین پلاس | 001347 |
| ئیمدیسین | med/۱۲۸۱ derm/223 neuro/187 |
| پیشنت پلاس | جذام |
| سمپ | D007918 |
جذام قابل درمان است.[1] درمان نوع پسی باسیلاری این بیماری با استفاده از داروهای داپسون و ریفامپین به مدت ۶ ماه صورت میپذیرد.[3] درمان نوع مالتی باسیلاری این بیماری با استفاده از داروهای ریفامپین، داپسون و کلوفازیمین به مدت ۱۲ ماه صورت میگیرد.[3] این داروها توسط سازمان بهداشت جهانی در اختیار کشورها قرار میگیرد.[1] آنتیبیوتیکهای دیگری نیز ممکن است در درمان این بیماری استفاده شوند.[3] در سال ۲۰۱۲ تعداد ۱۸۹٬۰۰۰ نفر در جهان به این بیماری مزمن مبتلا بودند و این تعداد در حال حاضر به ۲۳۰٬۰۰۰ نفر رسیدهاست.[1] موارد مزمن این بیماری از دهه ۱۹۸۰ که حدود ۵٫۲ میلیون نفر را به خود مبتلا کرده بود کاهش یافتهاست.[1][4][5] اکثر موارد جدید این بیماری در ۱۶ کشور اتفاق میافتد و در این میان بیش از نیمی از این مبتلایان از کشور هند میباشند.[1][3] در ۲۰ سال گذشته بیماری جذام ۱۶ میلیون نفر در دنیا درمان شدهاست.[1]
هزاران سال است که بشریت با بیماری جذام دست و پنجه نرم میکند.[3] نام این بیماری از واژه لاتین lepra به معنای «فلس مانند» گرفته شدهاست، این در حالی است که واژه «بیماری هانسن» از روی نام گرهارد آرمور هانسن گرفته شدهاست.[3] قرنطینه افراد مبتلا در کمپهای جذامیها هنوز در کشورهایی مانند هند، با بیش از هزار؛[6]چین، با حدود صدها؛[7] و در آفریقا اتفاق میافتد.[8] با این حال، بیشتر این کمپها بسته شدهاند.[8] برای مدت مدید در طول تاریخ، مردم جذام را همواره با ننگ جامعه در ارتباط میدانند،[1] که این خود عاملی برای جلوگیری از گزارش بیماری فرد و درمان زودهنگام میشود. روز جهانی جذام در سال ۱۹۵۴ وارد تقویم شد تا به افراد مبتلا به جذام آگاهی داده شود.[9]
مقدمه

جذام در طول تاریخ بیش از هر بیماری دیگری باعث وحشت و انزوای انسانها گردیدهاست.
در پایان قرون وسطی جذام در غرب از میان رفت. از ابتدای قرون وسطی تا پایان جنگهای صلیبی، وسعت قلمرو جذامخانهها در سراسر اروپا چند برابر شده بود. بنابرقول متیو پاری، در کل قلمرو مسیحیت نوزده هزار جذامخانه وجود داشت.[10]
جذام نوعی بیماری التهابی مزمن است که به وسیله مایکوباکتریوم لپرا ایجاد میشود و طیف بالینی آن وابسته به پاسخ ایمنی فرد میزبان است. هرچند بیماری به عنوان یک بیماری مزمن باکتری پوست و اعصاب محیطی مطرح است، ولی در نوع لپروماتوز باعث گرفتاری راههای تنفسی فوقانی نیز میشود.
کارشناسان سازمان جهانی بهداشت مورد جذام را چنین تعریف کردهاند: یک مورد جذام، عبارت است از شخص که دچار ضایعههای هیپوپیگمانته (قرمز رنگ بدون حس)، درگیری اعصاب محیطی، از دست دادن حس و اسمیر پوستی مثبت از نظر باسیلهای اسیدفاست، به صورت منفرد یا مجموعهای از این تغییرات باشد.
سببشناسی
عامل بیماری، یک باکتری اسید فاست به نام مایکوباکتریوم لپره است. رشد این باکتری بسیار کند است، بهطوریکه در بافت نرم کف پای موش در طی ۱۱ تا ۱۳ روز تکثیر مییابد. این باکتری درگرفتاریهای پوست و اعصاب محیطی وجود داشته و منجر به تخریب بافتی و تغییر کل آن بعلت از دست دادن حس و فعالیت حرکتی بافت میشود.
دوره نهفتگی
دوره نهفتگی بیماری جذام، احتمالاً ۲ تا ۱۰ سال است ولی میتواند تا ۲۰سال یا بیشتر بطول انجامد.
سیر طبیعی
راه ورود عامل جذام به بدن، بهطور دقیق مشخص نیست و دوره کمون آن بسیار طولانی است. ابن سینا در مورد جذام گفتهاست «کسی که به تازگی مبتلا به جذام شده و اوایل بیماری را طی میکند، امید به معالجهاش بیشتر است. اما وقتی بیماری ریشه دوانید و وضعیت ثابتی پیداکرد، اگر هم معالجه شود بسیار مشکل است.»
با درمان به موقع بیماری نتیجه بسیار مطلوب است. در بیمارانی که دچار ضایعههای ناشی از بیحسی اندامها هستند، در صورتی که اقدامهای درمانی نتیجه ندهد، دچار تغییر شکل اندام و استئومیلیت میشوند و گاهی قطع عضو، لازم میشود. همچنین ایریدیوسیکلیت، ممکن است منجر به کاهش بینایی یا کوری شود و کاتاراکت نیز بهطور شایعی در نوع لپروماتوز ایجاد میشود.
نکته دیگری که در رابطه با سیر طبیعی جذام مهم است این است که کسانی که از نزدیک با این بیماران تماس داشتهاند آزمون پوستی لپرومین با شیوع زیادی مثبت میشود ولنفوسیتهای تغییرشکل یافته ویژه مایکوباکتریوم لپرا و پادتنهای ویژه این باکتری حاکی ازآن است که علیرغم شایع بودن عفونت، تنها تعداد کمی از افراد، دچار بیماری آشکار میشوند.
انتشار جغرافیایی در جهان
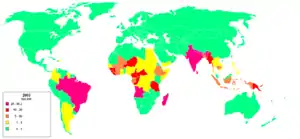
بیشترین شیوع جذام مربوط به آسیا، آفریقا، تاحدودی آمریکای مرکزی وجنوبی و اقیانوسیه است.
- ۳ کشور راس جذام بومی عبارتاند از: هند، برزیل و اندونزی. این کشورها حدود ۸۵ درصد موارد تشخیص داده شده جذام را دارا میباشند.
انتشار بیماری در ایران
مشخص شدهاست که خط سیر مناطق جذامخیز کشور، از خراسان شروع شده و پس از گذشتن از مازندران، گیلان، زنجان و آذربایجان، به کردستان و کرمانشاه، منتهی میگردد.
روند زمانی
جذام، روند زمانی خاصی ندارد و با توجه به طولانی بودن دوره نهفتگی، باعث همهگیری یا طغیان نمیشود و حتی با صنعتی شدن بعضی از کشورهایی که این بیماری در آن بومی است، از میزان بروز آن کاسته شدهاست.
تأثیر سن، جنس، شغل و موقعیت اجتماعی
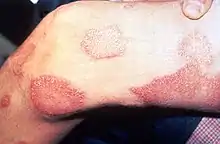
بیماری در هر سنی ممکن است حادث گردد، اما بیشترین شیوع سنی آن در بزرگسالان جوان است. بهطوریکه در مناطق بومی، بروز سنی بیماری در سنین ۲۰ تا ۳۵ سالگی، به اوج میرسد. در بعضی از نژادها بروز بیماری در مردان بیشتر از زنان است و نوع لپروماتوز بیماری در مردان، ۲ برابر زنان عارض میگردد. تأثیر فقر، در بروز آن به اثبات رسیدهاست. از نظر شغلی، اکثریت جذامیان ایران را کشاورزان تشکیل میدهند اما در بین بیماران جذامی، کارمند، مهندس، کارگر و... به چشم میخورد. شایان ذکر است چون حساسیت نژادی نسبت به جذام را نمیتوان از دیگر عوامل بیماری مجزا نمود، بنابراین اگر جذام در منطقهای شایعتر است به علت دخالت عوامل زیستشناسی، اقتصادی واجتماعی است و ارتباطی به منشا نژادی و قومی ندارد.
تأثیر عوامل مساعدکننده بیماری
ازآنجا که با صنعتی شدن برخی از کشورهای بومی جذام، از میزان بروز آن کاسته شدهاست وهماکنون نیز بیشترین موارد آن در اقشار آسیبپذیر جامعه یافت میشود، باید فقر و بیخانمانی و تغذیه نامناسب را از عوامل مساعدکننده ابتلا به این بیماری به حساب آورد. لازم به یادآوری است که حتی پژوهشگران قدیمی نیز به بعضی از این عوامل توجه داشته ومورد تأکید قرار دادهاند، بهطوریکه در دائرةالمعارف قانون علاوه بر تماس خانوادگی و انتقال داخل رحمی بیماری، به تأثیر دما و وضعیت نامطلوب تغذیه نیز به عنوان عوامل زمینهساز بروز جذام اشاره شدهاست.
مخزن بیماری
انسان تنها مخزن بیماری است. همچنین میمون مانگابی (Mangabey) که نوعی میمون دنیای جدید است به صورت طبیعی آلوده میشود.
راه ورود بیماری
راههای انتقال بیماری عبارتانداز: دستگاه تنفس، دستگاه گوارش، پوست، از طریق رحم مادر به نوزاد، تماس با حیوانها، حشرات و خاک محیط اطراف.
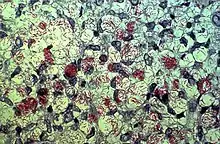
چون دوره کمون طولانی است، راه اصلی ورود عامل بیماری جذام به بدن مشخص نیست ولی محتملترین راه، دستگاه تنفسی است. جذام تر یا همان لپروماتوز واگیردار است. با توجه به اینکه این افراد در هر شبانهروز حدود ۱۰۰ میلیون باسیل جذام را از طریق ترشحات بینی خود به محیط خارج دفع میکنند اما بیماری جذام به آسانی منتقل نمیشود و انتقال آن مستلزم تماس طولانی و چندین ساله با بیماران مبتلا به جذام است. برهمین اساس انتقال آن به پرسنل بیمارستانی بسیار ناچیز است.
با توجه به اینکه عامل جذام در بدن پشه خاکی و ساسهایی که از بیماران درمان نشده تغذیه کردهاند یافت شدهاست، احتمال اینکه بیماری از طریق نیش حشرات منتقل شود وجود دارد، ولی هنوز به اثبات نرسیدهاست. لازم به ذکر است با توجه به شواهد ظاهری و آزمایشگاهی قابلیت انتقال بیماری در بیشتر موارد در عرض ۳ ماه پس از مصرف مداوم و منظم داپسون (DDS) یا کلوفازیمین و در عرض ۳ روز پس از درمان با ریفامپین، از بین میرود.
پیشگیری و درمان
واکسن بثژ به میزان قابل قبولی از بدن در برابر خوره حفاظت میکند.[11] ظاهراً این واکسن بین ۲۶ تا ۴۱ درصد (برای نمونههای کنترل شده) و ۶۰ درصد برپایهٔ مشاهدات مطالعه شده مؤثر بوده که دو بار تزریق آن بهتر از یک بار جواب میدهد.[12][13] البته همچنان تلاشها برای بدست آوردن واکسنهای بهتر ادامه دارد.[14][15][16][17]
استفاده از آنتیبیوتیکها برای سرکوب عفونت مؤثر است. استفادهٔ طولانی مدت بین ۶ ماه تا یک سال از ۲ یا چند آنتیبیوتیک توصیه میشود. البته آنتیبیوتیک نمیتواند زیانهای عصبی جذام را برطرف نماید.
داروهای ضد التهاب شامل استروئیدها مانند داروی پردنیزون(Prednison) باعث کنترل درد در و آسیبهای عصبی میشوند.
استفاده از داروی تالیدومید نیز برای درمان غدهها و ضایعات پوستی به کار میرود. تالیدومید نباید به هیچ عنوان توسط زنان باردار استفاده شود زیرا این دارو موجب نقص در جنین میشود.[18]
بیماران جذام از نظر میزان آلودگی به مایکوباکتریوم لپره به ۲ گروه تقسیم میشوند:
- خفیف (Paucibacillary) که میزان باکتری در بدنشان کمتر از ۱ میلیون است. در این بیماران تست اسمیر پوستی منفی میشود. بیمار دارای ۵ یا تعداد کمتری ضایعهٔ پوستی است. اکثر بیماران جذامی در این دسته قرار دارند.
داپسون نخستین دارویی بود که برای درمان جذام مورد استفاده قرار گرفت. این دارو همیشه با حداقل یک داروی دیگر همراه است. این دارو با جلوگیری از سنتز اسید فولیک موجب جلوگیری از ازدیاد ارگانیسم در بدن میشود. دو تا از داروهای مکمل برای کنترل جذام، ریفامپین و کلوفازیمین هستند. ریفامپین یکی از داروهای اصلی مورد استفاده در درمان سل است و کلوفازیمین یک آنتیبیوتیک است که توسط مکانیسمهای ناشناخته کار میکند.
هر سه دارو به صورت خوراکی مصرف میشوند. دوز و طول مدت استفاده از دارو بستگی به این موارد دارد:
- بیماری در چه مرحلهای قرار دارد
- فرد بیمار کودک است یا بزرگسال
- میزان مایکوباکتریوم لپره
درمان چند دارویی بین ۶ ماه تا ۲ سال طول میکشد.
| نام دارو | داپسون مکانیسم عمل آن اثر باکتریوسایدی است. با جلوگیری از سنتز فولیک اسید از رشد باکتری جلوگیری میکند. بخشی از رژیم ۲ دارویی برای بیماران خفیف و درمان ۳ دارویی برای بیماران شدید است. |
| استفادهٔ بزرگسالان | بیماران خفیف:۱۰۰ میلیگرم در روز به صورت خوراکی و به مدت ۶ ماه
بیماران شدید: ۱۰۰ میلیگرم در روز به صورت خوراکی و به مدت ۲ سال |
| استفادهٔ کودکان | ۱ تا ۲ میلیگرم در روز |
| موارد منع مصرف | افرادی که حساسیت دارویی دارند |
| زنان باردار | ایمن بودن استفاده برای زنان باردار هنوز ثابت نشدهاست. |
| هشدارها | در ماه نخست استفاده، باید هر هفته آزمایش شمارش سلولهای خونی انجام شود. سپس ماهانه و به مدت ۶ ماه آزماش شمارش گلبولهای سفید انجام گیرد. پس از شش ماه، اگر کاهش قابل توجهی در پلاکتها، لکوسیت، یا خون رخ دهد، شمارش گلبولها متوقف شود. پلینوریت (آسیباعصاب محیطی) نیز ممکن است رخ دهد. |
پانویس
- "Leprosy Fact sheet N°101". World Health Organization. Jan 2014.
- "New Leprosy Bacterium: Scientists Use Genetic Fingerprint To Nail 'Killing Organism'". ScienceDaily. 2008-11-28. Retrieved 2010-01-31.
- Suzuki K, Akama T, Kawashima A, Yoshihara A, Yotsu RR, Ishii N (February 2012). "Current status of leprosy: epidemiology, basic science and clinical perspectives". The Journal of dermatology. 39 (2): 121–9. doi:10.1111/j.1346-8138.2011.01370.x. PMID 21973237.
- "Global leprosy situation, 2012". Wkly. Epidemiol. Rec. 87 (34): 317–28. August 2012. PMID 22919737.
- Rodrigues LC, Lockwood DNj (June 2011). "Leprosy now: epidemiology, progress, challenges, and research gaps". The Lancet infectious diseases. 11 (6): 464–70. doi:10.1016/S1473-3099(11)70006-8. PMID 21616456.
- Walsh F (2007-03-31). "The hidden suffering of India's lepers". BBC News.
- Lyn TE (2006-09-13). "Ignorance breeds leper colonies in China". Independat News & Media. Retrieved 2010-01-31.
- Byrne, Joseph P. (2008). Encyclopedia of pestilence, pandemics, and plagues. Westport, Conn.[u.a.]: Greenwood Press. p. 351. ISBN 9780313341021. Archived from the original on 23 February 2014. Retrieved 16 June 2015.
- McMenamin, Dorothy (2011). Leprosy and stigma in the South Pacific: a region-by-region history with first person accounts. Jefferson, N.C.: McFarland. p. 17. ISBN 9780786463237.
- تاریخ جنون - اثر میشل فوکو- فاطمه ولیانی - شر هرمس – چاپ هفتم 1388 - ص 7
- Duthie MS, Gillis TP, Reed SG (November 2011). "Advances and hurdles on the way toward a leprosy vaccine". Hum Vaccin. 7 (11): 1172–83. doi:10.4161/hv.7.11.16848. PMC 3323495. PMID 22048122.
- Setia MS, Steinmaus C, Ho CS, Rutherford GW (March 2006). "The role of BCG in prevention of leprosy: a meta-analysis". Lancet Infect Dis. 6 (3): 162–70. doi:10.1016/S1473-3099(06)70412-1. PMID 16500597.
- Merle CS, Cunha SS, Rodrigues LC (2010). "BCG vaccination and leprosy protection: Review of current evidence and status of BCG in leprosy control". Expert Review of Vaccines. 9 (2): 209–222. doi:10.1586/ERV.09.161. PMID 20109030.
- "Leprosy Vaccine". American Leprosy Missions. Archived from the original on November 15, 2015. Retrieved October 20, 2015.
- "Trial set for world's first leprosy vaccine". The Guardian. June 6, 2014. Archived from the original on October 11, 2015. Retrieved October 20, 2015.
- "China's Mars plans, leprosy vaccine and self-driving taxis". Nature. 2016-08-31. Archived from the original on 2016-09-02. Retrieved 2016-09-03.
- http://www.webmd.com/skin-problems-and-treatments/guide/leprosy-symptoms-treatments-history#2 WebMD "Leprosy Overview"
جستارهای وابسته
منابع
- دکترعزیزی، فریدون-دکتر حاتمی، حسین-دکتر جانقربانی، محسن- اپیدمیولوژی و کنترل بیماریهای شایع در ایران. چاپ دوم ۱۳۷۹
- دکتر رفیع عبدالناصر (Rafi A, PhD). راهنمای کاربردی در باکتریشناسی بالینی، انتشارات دانشگاه علوم پزشکی تبریز، 1379. شابک ۹۶۴−۳۶۰−۶۵۹−۷
| در ویکیانبار پروندههایی دربارهٔ جذام موجود است. |
