گلودرد استرپتوکوکی
گلودرد استرپتوکوکی یک بیماری است که عامل ایجاد آن نوعی باکتری به نام استرپتوکوک[1] است. گلودرد استرپتوکوکی دهان و لوزهها را تحت تأثیر قرار میدهد. لوزهها، دو غده هستند که در قسمت گلو و در پشت دهان قرار دارند. گلودرد استرپتوکوکی میتواند بر روی جعبه صدا (حنجره) نیز اثرگذار باشد. نشانههای شایع عبارتند از تب، گلو درد (زخم گلو نیز گفته میشود)، و متورم وجود غدههایی (موسوم به غدد لنفاوی) در ناحیه گردن. گلودردهای استرپتوکوکی، ۳۷٪ از موارد گلودرد را در بین کودکان تشکیل میدهند.[2]
| گلودرد استرپتوکوکی | |
|---|---|
| طبقهبندی و منابع بیرونی | |
| تخصص | پزشکی گوش و حلق و بینی، بیماری عفونی (تخصص پزشکی) |
| آیسیدی-۱۰ | J۰۲.۰ |
| آیسیدی-9-CM | 034.0 |
| دادگان بیماریها | 12507 |
| مدلاین پلاس | 000639 |
| ئیمدیسین | med/۱۸۱۱ |
گلودرد استرپتوکوکی از طریق تماس نزدیک با فرد بیمار منتقل میشود. برای تأیید ابتلای فرد به گلودرد استرپتوکوکی، لازم است آزمایشی موسوم به کشت حلق انجام گیرد. حتی بدون این آزمایش، مورد احتمالی گلودرد استرپتوکوکی را میتوان از روی نشانهها تشخیص داد. مصرف آنتیبیوتیک میتواند برای فرد مبتلا به گلودرد استرپتوکوکی مفید باشد. آنتیبیوتیکها داروهایی هستند که باکتریها را از بین میبرند. این داروها اغلب برای پیشگیری از بروز عوارضی نظیر تب روماتیسمی استفاده میشوند و کمتر برای کاستن از دوره بیماری مصرف میشوند.[3] گلودرد استرپتوکوکی جزو دسته گسترده گلو درد یا التهاب حلق است. سالانه حدود ۱۱ میلیون نفر در ایالات متحده به گلو درد مبتلا میشوند.[4] عامل بروز بیشتر موارد گلو درد، ویروس است. باکتری استرپتوکوک بتا-همولیتیک گروه A عامل ۱۵ تا ۳۰ درصد از موارد گلو درد کودکان است. این باکتری عامل ۵ تا ۲۰ درصد از موارد گلو درد بزرگسالان است.[4] موارد گلو درد معمولاً در اواخر زمستان و اوایل بهار بروز میکنند.[4]
نشانهها
نشانههای عادی گلودرد استرپتوکوکی عبارتند از التهاب حلق، تب بالای ۳۸ درجه سانتی گراد (۱۰۰٫۴ درجه فارنهایت)، چرک (مایع زرد یا سبز رنگ متشکل از باکتریهای مرده و گلبولهای سفید خون) روی لوزهها و تورم غدد لنفاوی.[3]
سایر نشانههای این بیماری عبارتند از:
- سر درد (سر درد)[5]
- استفراغ کردن یا بروز حالت تهوع[5]
- معده درد[5]
- درد عضلانی[6]
- خارش (جوشهای ریز و قرمز رنگ) پوست بدن یا دهان یا حلق. این نشانه غیرعادی ولی ویژهاست.[3]
نشانههای بیماری در فرد مبتلا به گلودرد استرپتوکوکی سه روز پس از برقراری تماس با فرد بیمار، بروز میکنند.[3]
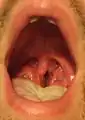 مورد گلودرد استرپتوکوکی. به لوزههای دارای چرک سفید رنگ دقت کنید.
مورد گلودرد استرپتوکوکی. به لوزههای دارای چرک سفید رنگ دقت کنید.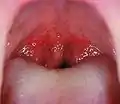 مورد گلودرد استرپتوکوکی. به جوشهای ریز قرمز رنگ دقت کنید. این خارش، نشانهای غیر شایع ولی ویژهاست.[3]
مورد گلودرد استرپتوکوکی. به جوشهای ریز قرمز رنگ دقت کنید. این خارش، نشانهای غیر شایع ولی ویژهاست.[3]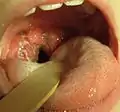 مورد گلودرد استرپتوکوکی در یک کودک ۸ ساله. به لوزههای بزرگ در پشت حلق که با چرک سفید رنگ پوشیده شدهاند، دقت کنید.
مورد گلودرد استرپتوکوکی در یک کودک ۸ ساله. به لوزههای بزرگ در پشت حلق که با چرک سفید رنگ پوشیده شدهاند، دقت کنید.
دلیل
دلیل بروز گلودرد استرپتوکوکی، نوعی باکتری به نام استرپتوکوک بتا-همولیتیک گروه A یا GAS است.[7] سایر باکتریها یا ویروسها نیز میتوانند باعث بروز گلودرد استرپتوکوکی شوند.[3][6] انتقال گلودرد استرپتوکوکی از راه تماس نزدیک با فرد بیمار صورت میگیرد. این بیماری در محیطهای شلوغ راحتتر منتشر میشود.[6][8] از محیطهای شلوغ میتوان به محیطهای نظامی یا مدارس اشاره کرد. باکتری GAS در خاک خشک میشود و نمیتواند افراد را بیمار کند. باکتریهایی که مرطوب بمانند میتوانند تا ۱۵ روز افراد را بیمار کنند.[6] باکتریهای مرطوب بر روی اشیایی نظیر مسواک وجود دارند. این باکتریها میتوانند درون مواد غذایی نیز زندگی کنند ولی این مورد بسیار نادر است. افرادی که این مواد غذایی را مصرف کنند، ممکن است بیمار شوند.[6] دوازده درصد از کودکانی که نشانههای گلودرد استرپتوکوکی در آنها دیده نمیشود، معمولاً GAS را در حلق خود دارند.[2]
تشخیص
فهرست بازبینی موسوم به نمره اصلاح شده سنتور به پزشکان کمک میکند تا دربارهٔ روش درمان افراد مبتلا به گلودرد تصمیم بگیرند. نمره سنتور دارای پنج معیار یا نشانه بالینی است. این نمره نشان میدهد که احتمال ابتلای فرد به گلودرد چقدر است.[3]
برای هر یک از این معیارها یک امتیاز در نظر گرفته میشود:[3]
- بدون سرفه
- تورم غدد لنفاوی یا دردناکی غدد لنفاوی در هنگام لمس کردن آنها
- دمای بالاتر از ۳۸ درجه سانتیگراد (۱۰۰٫۴ درجه فارنهایت)
- چرکین یا متورم شدن لوزهها
- زیر سن ۱۵ سال (اگر فرد بالای ۴۴ سال داشته باشد، یک امتیاز کسر میشود)
| امتیاز | احتمال گلودرد استرپتوکوکی | درمان |
|---|---|---|
| ۱ یا کمتر | <۱۰٪ | نیازی به آنتیبیوتیک یا کشت نیست |
| ۲ | ۱۱–۱۷٪ | آنتیبیوتیک مبتنی بر کشت یا RADT |
| ۳ | ۲۸–۳۵٪ | |
| ۴ یا ۵ | ۵۲٪ | آنتیبیوتیک بدون کشت |
تست آزمایشگاهی
به عمل آوردن آزمایشی به نام کشت حلق راه اصلی[9] تشخیص ابتلای فرد به گلودرد استرپتوکوکی است. پاسخ این آزمایش در ۹۰ تا ۹۵ درصد موارد دقیق است.[3] آزمایش دیگری به نام آزمایش سریع استرپتوکوک یا آزمایش سریع تشخیص آنتیژن|RADT نیز وجود دارد. آزمایش سریع استرپتوکوک، سریعتر از کشت حلق جواب میدهد ولی در ۷۰ درصد موارد بیماری را به درستی تشخیص میدهد. هر دو آزمایش میتوانند نشان دهند که فرد به گلودرد استرپتوکوکی مبتلا نیست. این آزمایشها در ۹۸ درصد موارد عدم ابتلا را به درستی مشخص میکنند.[3]
در مورد افراد بیمار، کشت حلق یا آزمایش سریع استرپتوکوک میتواند مشخص کند که فرد دچار گلودرد استرپتوکوکی هست یا خیر.[10] کشت حلق یا آزمایش سریع استرپتوکوک نباید بر روی افراد بدون نشانههای بیماری انجام بگیرد زیرا برخی افراد بهطور عادی و بدون عوارض نامطلوب در گلوی خود باکتریهای استرپتوکوکی را دارند؛ و این افراد به درمان نیازی ندارند.[10]
دلایل بروز نشانههای مشابه
برخی از نشانههای گلودرد استرپتوکوکی با سایر بیماریها مشترک است. به همین دلیل، بدون به عمل آوردن کشت حلق یا آزمایش سریع استرپتوکوک، به راحتی نمیتوان ابتلای فرد به گلودرد استرپتوکوکی را تشخیص داد.[3] اگر فردی تب و گلو درد را به همراه نشانههای سرفه، آبریزش بینی، اسهال، و خارش و قرمزی چشم داشته باشد، به احتمال زیاد وی به گلودرد ناشی از ویروس دچار است.[3] مونونوکلئوز عفونی میتواند باعث تورم غدد لنفاوی گردن، گلودرد و تب شده و لوزهها را بزرگتر کند.[11] این تشخیص با آزمایش خون تأیید میشود. هرچند مونونوکلئوز عفونی درمان خاصی ندارد.
پیشگیری
احتمال ابتلای برخی افراد به گلودرد استرپتوکوکی بیش از سایر افراد است. برداشتن لوزهها یکی از راههای جلوگیری از ابتلای این افراد به گلودرد استرپتوکوکی است.[12][13] ابتلا به گلودرد استرپتوکوکی به تعداد حداقل سه نوبت در سال، میتواند دلیل مناسبی برای برداشتن لوزهها باشد.[14] صبر کردن نیز کار مناسبی است.[12]و قرقره کردن آب نمک نیز میتواند از کارهای مهم برای پیشگیری باشد.
درمان
گلودرد استرپتوکوکی بدون درمان معمولاً چند روز باقی میماند.[3] درمان با آنتیبیوتیک معمولاً باعث میشود تا نشانهها ۱۶ ساعت زودتر ناپدید شوند.[3] دلیل اصلی درمان با آنتیبیوتیک، کاستن از احتمال ابتلا به بیماریهای خطرناکتر است. مثلاً، نوعی بیماری قلبی به نام تب روماتیسمی یا تجمع چرک در گلو موسوم به ورم پشت حلقی.[3] مصرف آنتیبیوتیک در بازه زمانی ۹ روز پس از شروع بروز نشانهها بیشترین کارایی را دارد.[7]
تسکین درد
داروهای کاهنده درد میتوانند به کاهش درد ناشی از گلودرد استرپتوکوکی کمک کنند.[15] این داروها معمولاً شامل داروهای ضدالتهاب غیراستروئیدی یا پاراستامول هستند که به استامینوفن نیز معروف است. استرویید|استروییدها نیز مفید هستند،[7][16] زیرا لیدوکایین چسبناک است.[17] آسپرین میتواند مورد مصرف بزرگسالان قرار بگیرد. تجویز آسپرین برای کودکان مناسب نیست، زیرا آسپیرین ابتلای کودکان به نشانگان ری را بالا میبرد.[7]
آنتیبیوتیک
پنیسیلین V متداولترین آنتیبیوتیک مورد استفاده در ایالات متحده برای درمان گلودرد استرپتوکوکی است. این دارو به دلیل ایمنی، کارایی و ارزانی پرطرفدار است.[3] آموکسی سیلین معمولاً در اروپا مورد استفاده قرار میگیرد.[18] در هند، احتمال ابتلای مردم به تب روماتیسمی بیشتر است. به همین دلیل، نوعی داروی تزریقی به نام بنزاتین پنیسیلین G در هند متداولتر است.[7] مصرف آنتیبیوتیک میانگین مدت بروز نشانهها را کوتاه میکند. مدت میانگین، سه تا پنج روز است. آنتیبیوتیکها این دوره را به میزان تقریباً یک روز کاهش میدهند. این داروها احتمال انتشار بیماری را نیز کاهش میدهند.[10] این داروها اغلب برای حذف عوارض نادر استفاده میشوند. این عوارض عبارتند از تب روماتیسمی، خارش یا عفونت.[19] اثرات مثبت آنتیبیوتیکها باید با عوارض جانبی احتمالی خنثی شوند.[6] آنتیبیوتیکها نباید برای بزرگسالانی که به دارو حساسیت دارند، تجویز شود.[19] تناوب مصرف آنتیبیوتیکها برای درمان گلودرد استرپتوکوکی به شدت این بیماری و سرعت انتشار آن بستگی دارد.[20] برای افرادی که حساسیت به پنیسیلین دارند، باید اریترومایسین (و سایر داروهای موسوم به ماکرولیدها) تجویز شود.[3]سفالوسپورینها را میتوان برای افرادی با حساسیت کمتر تجویز کرد.[3] عفونتهای استرپتوکوکی ممکن است به تورم کلیهها (گلومرولونفریت حاد) منجر شود. آنتیبیوتیکها احتمال ابتلا به این بیماری را کاهش نمیدهند.[7]
چشمانداز
نشانههای گلودرد استرپتوکوکی، با درمان یا بدون درمان، معمولاً ظرف مدت سه تا پنج روز بهبود مییابند.[10] درمان با آنتیبیوتیک احتمال بروز بیماریهای خطرناکتر را کاهش میدهد. همچنین درمان با آنتیبیوتیک احتمال انتشار بیماری را کاهش میدهد. کودکان ۲۴ ساعت پس از اولین نوبت مصرف آنتیبیوتیک میتوانند به مدرسه بازگردند.[3]
گلودرد استرپتوکوکی ممکن است این مشکلات حاد را ایجاد کند:
منابع
- "streptococcal pharyngitis" at Dorland's Medical Dictionary
- Shaikh N, Leonard E, Martin JM (2010). "Prevalence of streptococcal pharyngitis and streptococcal carriage in children: a meta-analysis". Pediatrics. ۱۲۶ (۳): e557–64. doi:10.1542/peds.2009-2648. PMID 20696723. Unknown parameter
|month=ignored (help) - Choby BA (2009). "Diagnosis and treatment of streptococcal pharyngitis". Am Fam Physician. ۷۹ (۵): ۳۸۳–۹۰. PMID 19275067. Unknown parameter
|month=ignored (help) - Choby BA (March 2009). "Diagnosis and treatment
- Brook I, Dohar JE (2006). "Management of group A beta-hemolytic streptococcal pharyngotonsillitis in children". J Fam Pract. ۵۵ (۱۲): S1–11, quiz S12. PMID 17137534. Unknown parameter
|month=ignored (help) - Hayes CS, Williamson H (2001). "Management of Group A beta-hemolytic streptococcal pharyngitis". Am Fam Physician. ۶۳ (۸): ۱۵۵۷–۶۴. PMID 11327431. Unknown parameter
|month=ignored (help) - Baltimore RS (2010). "Re-evaluation of antibiotic treatment of streptococcal pharyngitis". Curr. Opin. Pediatr. ۲۲ (۱): ۷۷–۸۲. doi:10.1097/MOP.0b013e32833502e7. PMID 19996970. Unknown parameter
|month=ignored (help) - Lindbaek M, Høiby EA, Lermark G, Steinsholt IM, Hjortdahl P (2004). "Predictors for spread of clinical group A streptococcal tonsillitis within the household". Scand J Prim Health Care. ۲۲ (۴): ۲۳۹–۴۳. doi:10.1080/02813430410006729. PMID 15765640.
- Smith, Ellen Reid; Kahan, Scott; Miller, Redonda G. (2008). In A Page Signs & Symptoms. In a Page Series. Hagerstown, Maryland: Lippincott Williams & Wilkins. pp. ۳۱۲. ISBN 0-7817-7043-2.
- Bisno AL, Gerber MA, Gwaltney JM, Kaplan EL, Schwartz RH; Gwaltney (2002). "Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America". Clin. Infect. Dis. ۳۵ (۲): ۱۱۳–۲۵. doi:10.1086/340949. PMID 12087516. Unknown parameter
|month=ignored (help); Missing|last2=in Authors list (help) - Ebell MH (2004). "Epstein-Barr virus infectious mononucleosis". Am Fam Physician. ۷۰ (۷): ۱۲۷۹–۸۷. PMID 15508538.
- Paradise JL, Bluestone CD, Bachman RZ, et al. (1984). "Efficacy of tonsillectomy for recurrent throat infection in severely affected children. Results of parallel randomized and nonrandomized clinical trials". N. Engl. J. Med. ۳۱۰ (۱۱): ۶۷۴–۸۳. doi:10.1056/NEJM198403153101102. PMID 6700642. Unknown parameter
|month=ignored (help) - Alho OP, Koivunen P, Penna T, Teppo H, Koskela M, Luotonen J (2007). "Tonsillectomy versus watchful waiting in recurrent streptococcal pharyngitis in adults: randomised controlled trial". BMJ. ۳۳۴ (۷۶۰۰): ۹۳۹. doi:10.1136/bmj.39140.632604.55. PMC 1865439. PMID 17347187. Unknown parameter
|month=ignored (help) - Johnson BC, Alvi A (2003). "Cost-effective workup for tonsillitis. Testing, treatment, and potential complications". Postgrad Med. ۱۱۳ (۳): ۱۱۵–۸, ۱۲۱. PMID 12647478. Unknown parameter
|month=ignored (help) - Thomas M, Del Mar C, Glasziou P (2000). "How effective are treatments other than antibiotics for acute sore throat?". Br J Gen Pract. ۵۰ (۴۵۹): ۸۱۷–۲۰. PMC 1313826. PMID 11127175. Unknown parameter
|month=ignored (help) - "Effectiveness of Corticosteroid Treatment in Acute Pharyngitis: A Systematic Review of the Literature". Andrew Wing. 2010; Academic Emergency Medicine.
- "Generic Name: Lidocaine Viscous (Xylocaine Viscous) side effects, medical uses, and drug interactions". MedicineNet.com. Retrieved ۲۰۱۰-۰۵-۰۷.
- Bonsignori F, Chiappini E, De Martino M (2010). "The infections of the upper respiratory tract in children". Int J Immunopathol Pharmacol. ۲۳ (1 Suppl): ۱۶–۹. PMID 20152073.
- Snow V, Mottur-Pilson C, Cooper RJ, Hoffman JR (2001). "Principles of appropriate antibiotic use for acute pharyngitis in adults" (PDF). Ann Intern Med. ۱۳۴ (۶): ۵۰۶–۸. PMID 11255529. Unknown parameter
|month=ignored (help) - Linder JA, Bates DW, Lee GM, Finkelstein JA (2005). "Antibiotic treatment of children with sore throat". J Am Med Assoc. ۲۹۴ (۱۸): ۲۳۱۵–۲۲. doi:10.1001/jama.294.18.2315. PMID 16278359. Unknown parameter
|month=ignored (help) - "UpToDate Inc".
- Stevens DL, Tanner MH, Winship J, et al. (1989). "Severe group A streptococcal infections associated with a toxic shock-like syndrome and scarlet fever toxin A". N. Engl. J. Med. ۳۲۱ (۱): ۱–۷. doi:10.1056/NEJM198907063210101. PMID 2659990. Unknown parameter
|month=ignored (help) - Hahn RG, Knox LM, Forman TA (2005). "Evaluation of poststreptococcal illness". Am Fam Physician. ۷۱ (۱۰): ۱۹۴۹–۵۴. PMID 15926411. Unknown parameter
|month=ignored (help)