سوختگی
سوختگی (به انگلیسی: Burn) نوعی آسیب به پوست یا بافت است که بر اثر گرما، برق، مواد شیمیایی، اصطکاک یا پرتو به وجود میآید.[1] سوختگیهایی که تنها بر سطح پوست اثر میگذارند را سوختگیهای سطحی یا سوختگیهای درجه اول مینامند. سوختگی با ضخامت نسبی یا سوختگی درجه دوم هنگامی اتفاق میافتد که لایههای زیرین پوست آسیب میبینند. در سوختگی با ضخامت کامل یا سوختگی درجه سوم به همه لایههای پوست آسیب میرسد. در سوختگی نوع چهارم بافتهای عمیقتر مانند عضلات یا استخوان آسیب میبینند.
| سوختگی | |
|---|---|
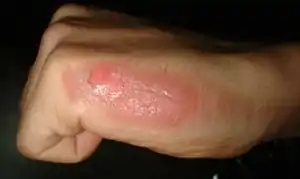 | |
| سوختگی درجه دو بر روی دست | |
| طبقهبندی و منابع بیرونی | |
| تخصص | طب اورژانس |
| آیسیدی-۱۰ | T20-T31 |
| آیسیدی-9-CM | 940-949 |
| سمپ | D002056 |
درمان مورد نیاز به شدت سوختگی بستگی دارد. سوختگیهای سطحی را میتوان به وسیله مسکن درمان کرد، در حالیکه سوختگیهای شدیدتر نیازمند درمان مداوم در مراکز سوختگی ویژه میباشند. قرار دادن محل سوختگی زیر شیر آب میتواند به تسکین درد کمک کند و آسیب را کاهش دهد؛ با این وجود تماس طولانی با آب ممکن است باعث سرمازدگی شود. در سوختگی با ضخامت نسبی لازم است محل سوختگی را با آب و صابون شستوشو داد و سپس پانسمان کرد. مشخص نیست در مورد آبلهها باید چه اقدامی انجام داد ولی احتمالاً کار منطقی این است که به آنها دست نزنیم. معمولاً در سوختگیهای نوع سوم به درمانهای جراحی مانند پیوند پوست نیاز است. معمولاً سوختگیهای وسیع نیازمند چندین مرحله تزریق وریدی هستند زیرا واکنش التهابی متعاقب باعث کم شدن محسوس جریان مویرگ و خیز میشود. رایجترین مشکل در رابطه با سوختگی مربوط به عفونت است.
اگرچه سوختگیهای وسیع میتوانند باعث مرگ شوند اما درمانهای جدید که از سال ۱۹۶۰ ابداع شدهاند بهطور قابل توجهی مرگ ناشی از سوختگی را به ویژه در کودکان و نوجوانان کاهش دادهاند.[2] حدود ۱۱ میلیون نفر در جهان نیازمند درمان دارویی اند و هر ساله ۳۰۰۰۰۰ نفر در اثر سوختگی میمیرند.[3] در آمریکا نزدیک به ۴۰٪ از افرادی که در مراکز سوختگی پذیرش میشوند بر اثر صدمات ناشی از سوختگی میمیرند.[4] پیامد دراز مدت سوختگی در مرحله اول به وسعت سوختگی و سن فرد بستگی دارد.
علائم و نشانهها
ویژگیهای سوختگی به عمق آن بستگی دارد. در سوختگیهای سطحی فرد آسیب دیده دو یا سه روز درد دارد و در طول روزهای بعدی پوست ناحیهای که دچار سوختگی شده کنده میشود. افرادی که از سوختگیهای شدیدتر رنج میبرند، بیشتر از فشار روحی نارضایتی و شکایت دارند تا از درد ناشی از سوختگی. افرادی که دچار سوختگیهای با ضخامت کامل هستند ممکن است بهطور کامل نسبت به سوزن زدن یا لمس خفیف بیتفاوت باشند. اگرچه سوختگیهای سطحی به رنگ قرمز هستند، سوختگیهای شدید ممکن است به رنگ صورتی، سفید یا سیاه باشند.[5] سوختگیهای اطراف دهان یا سوختگی سطحی موهای داخل بینی میتواند نشانگر سوختگی مجاری تنفسی باشد، اما این یافتهها قطعی نیستند.[6] نشانههای نگرانکننده تر شامل این موارد میباشد: تنگی نفس، گرفتگی صدا و صدای گوشخراش یا خس خس سینه. خارش در طول فرایند بهبود طبیعی است و در ۹۰٪ افراد بالغ و تقریباً در همه کودکان اتفاق میافتد.[7] ممکن است در مورد آسیبهای ناشی از برق، احساس کرختی یا مور مور برای مدت طولانی ادامه داشته باشد.[8] ممکن است سوختگیها اختلالات عاطفی و روانی را به همراه داشته باشد.[3]
| نوع[9] | لایه | ظاهر سوختگی | بافت | حس | زمان بهبود | احتمال بیماریهای بعدی | نمونه سوختگی |
|---|---|---|---|---|---|---|---|
| درجه اول | اپیدرم[10] | قرمز بدون تاول [9] | خشک | دردناک[9] | ۵–۱۰ روز[9][11] | Heals well;[9] Repeated آفتابسوختگیs increase the risk of skin cancer later in life[12] | 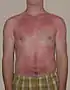 |
| درجه دوم(سطحی) | به صورت سطحی (پاپیلاری) درم گسترش می یابد[9] | قرمزی با تارهای واضح با فشار دادن، پوست سفید میشود[9] | مرطوب و نمناک[9] | بسیار دردناک[9] | کمتر از ۲ تا ۳ هفته [5][9] | Local infection/cellulitis but no scarring typically[5] |
|
| درجه دوم(عمیق) | گسترش به عمق شبکه ای درم[9] | زرد یا سفید، کمتر سفید است، ممکن است تاول زده شود [9] | کاملاً خشک [5] | فشار و ناراحتی[5] | ۳–۸ هفته [9] | Scarring, contractures (may require excision and skin grafting)[5] |  |
| درجه سوم | از طریق تمام درماتها گسترش می یابد [9] | سفت و سفید / قهوه ای[9] یا بدون سفیدی[5] | چرب و چرمی مانند [9] | بدون درد [9] | طولانی مدت (ماه ها) و حتی نا تمام[9] | Scarring, contractures, amputation (early excision recommended)[5] |  |
| درجه چهارم | به تمام پوست و زیر چربی، عضلات و استخوانها گسترش می یابد[9] | سیاه، چسبیده به پوست مرده | خشک | بدون درد | نیاز به برداشتن و اصلاح دارد[9] | Amputation, significant functional impairment and, in some cases, death.[9] |  |
علت
سوختگیها توسط منابع خارجی زیادی از جمله منابع گرمایی، شیمیایی، الکتریکی و تشعشعی به وجود میآیند.[13] رایجترین عوامل سوختگی در آمریکا عبارت است از: آتش یا شعله (۴۴٪)، آب گرم (۳۳٪)، وسایل داغ (۹٪)، برق (۴٪) و مواد شیمیایی (۳٪).[14] بیشتر(۶۹٪) آسیبهای ناشی از سوختگی در خانه یا محل کار اتفاق میافتند،[4] و اکثر آنها ناخواسته اتفاق میافتند، این در حالی است که ۲٪ بر اثر حمله توسط یک فرد و ۲–۱٪ نتیجه اقدام به خودکشی است.[3] این منابع میتواند باعث به وجود آمدن صدمات تنفسی به مجاری تنفسی و/یا ششها شود که در ۶٪ سوختگیها رخ میدهد.[15] آسیبهای ناشی از سوختگی اغلب در بین افراد فقیر اتفاق میافتد. سیگار کشیدن یک عامل ریسک میباشد، این در حالی است که مصرف الکل یک عامل ریسک به حساب نمیآید. معمولاً سوختگیهای مربوط به آتش بیشتر در مناطق سردسیر اتفاق میافتد. عوامل ریسک مشخص در کشورهای در حال توسعه شامل آشپزی در فضای باز یا بر روی زمین و همچنین ناتواناییهای رشدی در کودکان و بیماریهای مزمن در بزرگسالان میباشد.[16]
گرما
در آمریکا آتش و مایعات داغ رایجترین عوامل سوختگی هستند.[15] سیگار ۲۵٪ و وسایل گرمایشی ۲۲٪ علل آتشسوزیهای خانه که منجر به مرگ میشود را تشکیل میدهند.[1] تقریباً نیمی از آسیبها بر اثر اقدام به درست کردن آتش میباشد.[1] سوختگی با آب یا بخار داغ به وسیله گازها یا مایعات داغ به وجود میآید و در اکثر اوقات به وسیله تماس با مایعات داغ و آب شیر داغ در دستشویی یا حمام، روغن داغ یا بخار آب اتفاق میافتد.[17] آسیبهای ناشی از سوختگی با آب یا بخار داغ بیشتر در کودکان زیر پنج سال رایج است[9] و در آمریکا و استرالیا، این گروه در حدود دو سوم سوختگیها را تشکیل میدهند.[15] تماس با اشیای داغ تقریباً علت ۲۰–۳۰٪ سوختگیها در کودکان میباشد.[15] بهطور کلی سوختگی با آب یا بخار داغ سوختگی نوع اول یا دوم هستند، اما اگر تماس فرد زیاد باشد ممکن است سوختگی نوع سوم نیز اتفاق بیفتد.[18] آتش بازی یکی از رایجترین عوامل سوختگی به ویژه در ایام تعطیلات در بسیاری از کشورها میباشد.[19] آتش بازی یک کار مخاطرهآمیز خاص برای مردان بالغ میباشد.[20]
مواد شیمیایی
مواد شیمیایی از ۲ تا ۱۱٪ علت سوختگیها را به خود اختصاص میدهند و علت ۳۰٪ مرگهای ناشی از سوختگی میباشند.[21] سوختگیهای ناشی از مواد شیمیایی میتوانند به وسیله بیش از ۲۵۰۰۰ ماده شیمیایی به وجود آیند،[9] که بیشتر آنها باز قوی (۵۵٪) یا اسید قوی (۲۶٪) هستند.[21] اکثر مرگهای ناشی از سوختگی شیمیایی در درجه دوم اهمیت نسبت به بلع این مواد قرار میگیرند.[9] عوامل شیمیایی رایج شامل این موارد میشوند: اسید سولفوریک که در پاککنندههای حمام و دستشویی یافت میشود، سدیم هیپوکلریت که در سفیدکنندهها یافت میشود و هالوآلکان که در رنگ زداها یافت میشود.[9] هیدرو فلوئوریک اسید میتواند باعث به وجود آمدن سوختگیهای عمیقی شود که ممکن است تا مدتی بعد از تماس علائم بیماری را نشان ندهد.[22] فرومیک اسید ممکن است باعث از کار افتادن تعداد قابل توجهی از گلبولهای قرمز شود.[6]
برق
آسیبها یا سوختگیهای الکتریکی به ولتاژ بالا (برابر یا بیشتر از ۱۰۰۰ ولت)، ولتاژ پایین (کمتر از ۱۰۰۰ ولت)، یا سوختگی حاصل از برق ترکش اتمی که در درجه دوم اهمیت نسبت به قوس الکتریکی قرار میگیرد دستهبندی میشوند. رایجترین علل سوختگی در کودکان سوختگی به وسیله سیمهای برق (۶۰٪) و به دنبال آن سوختگی به وسیله پریزهای برق (۱۴٪) میباشند.[15] صاعقه نیز میتواند باعث سوختگی الکتریکی شود.[23] عوامل ریسکپذیری که منجر به برخورد صاعقه میشود شامل انجام فعالیتهایی مانند کوهنوردی، گلف و ورزشهایی که در فضای باز انجام میگیرد و همچنین کار کردن در فضای باز میشود.[8] مرگ و میر ناشی از برخورد صاعقه در حدود ۱۰٪ میباشد.[8] اگرچه آسیبهای الکتریکی منجر به سوختگی میشود، اما ممکن است باعث شکست یا نابجایی و در مرحله بعد ترومای ناقض یا انقباض عضله شوند.[8] در آسیبهای ناشی از ولتاژ زیاد، بیشتر آسیب ممکن است داخلی باشد و به همین دلیل نمیتوان وسعت آسیب را صرفاً به وسیله بررسی پوست برآورد کرد.[8] ممکن است تماس با ولتاژ بالا یا ولتاژ پایین آریتمی قلب یا ایست قلبی را به همراه داشته باشد.[8]
تشعشع
سوختگی تشعشعی ممکن است بر اثر تماس طولانی با پرتو فرابنفش (مانند اشعه خورشید، کیوسکهای برنزه شدن یا جوشکاری با قوس الکتریکی یا از پرتو یونی مانند پرتو درمانی، پرتو ایکس یا تابش پرتو) به وجود آید.[24] تماس با نور خورشید رایجترین علت سوختگیهای تشعشعی و بهطور کلی رایجترین علت سوختگیهای سطحی میباشد.[25] افراد مختلف به شکلهای مختلف و بر اساس نوع پوست خود دچار آفتاب سوختگی میشوند.[26] اثری که پرتو یونی بر روی پوست میگذارد به میزان تماس با محل بستگی دارد و به دنبال آن بعد از ۳گری ریزش مو مشاهده میشود، بعد از ۱۰گری سرخی پوست، بعد از ۲۰گری افتادن پوستهای مرطوب و بعد از ۳۰گری مردگی بافت مشاهده میشود.[27] سرخی پوست، اگر اتفاق بیفتد، مدتی پس از تماس بروز میکند.[27] سوختگیهای تشعشعی همانند سوختگیهای دیگر درمان میشوند. سوختگیهای ریز موجی به وسیله گرمایش حرارتی حاصل از مایکروویو رخ میدهند.[28] اگرچه تماسی به کوتاهی دو ثانیه ممکن است باعث آسیب شود، اما بهطور کل سوختگی به وسیله مایکروویو اتفاق نادری است.[28]
عمدی
حمله علت ۳–۱۰٪ سوختگی افرادی است که بر اثر سوختگی با آب داغ یا آتش بستری میشوند.[29] دلایل این کار عبارت است از: کودک آزاری، جروبحثهای شخصی، همسر آزاری، سالمند آزاری و جروبحثهای تجاری. آسیب ناشی از قرار گرفتن در معرض آب سرد یا آب داغ ممکن است نشانه کودک آزاری باشد.[18] این آسیب زمانی اتفاق میافتد که دست و پا یا قسمت تحتانی بدن (باسن یا میاندوراه) در زیر آب نگه داشته میشود.[18] این کار باعث به وجود آمدن مرز فوقانی مشخصی میشود که در بیشتر موارد متقارن است.[18] دیگر نشانههای ریسک بالای آزار احتمالی شامل این موارد میشود: سوختگیهای محیطی اندامها، نبود علائم دست و پا زدن در آب، سوختگی با عمق یکسان و ارتباط با نشانههای دیگر احمال یا سوء استفاده.[30]
عروس سوزی، یک نوع خشونت خانگی، در بعضی از فرهنگها مانند هند اتفاق میافتد و زن به دلیل آنچه که شوهر یا خانواده شوهرش به عنوان جهیزیه ناکافی تلقی میکنند سوزانده میشود.[31][32] در پاکستان اسید پاشی ۱۳٪ از سوختگیهای عمدی را به خود اختصاص میدهد و همواره با خشونت خانوادگی ارتباط دارد.[30] خودسوزی (آتش زدن خود به نشانه اعتراض) نیز نسبتاً در بین زنان هند رواج دارد.[3]
پاتو فیزیولوژی
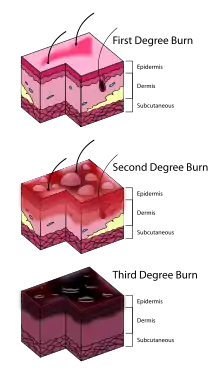
پروتئینها در دماهای بالاتر از ۴۴ درجه سلسیوس (۱۱۱ درجه فارنهایت) شروع به از دست دادن شکل سه بعدی خود کرده و میشکنند.[33] این عمل باعث آسیب رسیدن به سلولها و بافتها میشود.[9] بسیاری از اثرات مستقیم سلامت ناشی از سوختگی، عوارض جانبی اختلال در عملکرد عادی پوست هستند.[9] این تأثیرات اختلال حساسیت پوست، توانایی جلوگیری از هدر رفتن آب از طریق تبخیر و توانایی کنترل دمای بدن را در بر میگیرد.[9] اختلال غشاهای سلولی باعث میشود سلولها پتاسیم را به فضای بیرون از سلول رها کنند و در عوض آب و سدیم جذب کنند.[9] در سوختگیهای وسیع (بیش از ۳۰٪ کل سطح بدن)، واکنش التهابی قابل توجهی رخ میدهد.[34] این عمل باعث کمبود شدید مایع از مویرگ[6] و بافت خیز (آماس) میشود.[9] و باعث از دست رفتن حجم کلی خون میشود، در این حالت خون باقیمانده پلاسمای زیادی از دست میدهد و در نتیجه غلظت خون افزایش پیدا میکند.[9] گردش ضعیف خون به اندامها مانند کلیه و دستگاه گوارش باعث نارسایی کلیه و زخم معده میشود.[35] افزایش کاکتول آمی و کورتیزول ممکن است باعث افزایش متابولیسم بدن شود و سالها ادامه داشته باشد.[34] این افزایش با برون ده قلبی، دگرگشت، تند تپشی و عملکرد ایمنی ضعیف بدن در ارتباط است.[34]
تشخیص بیماری
سوختگیها براساس عمق، نوع سوختگی، وسعت و آسیبهای مرتبط دستهبندی میشوند. رایجترین دستهبندی بر اساس عمق سوختگی است. معمولاً عمق سوختگی از طریق آزمایش تعیین میشود، این در حالی است که کالبد شکافی نیز در مواردی مورد استفاده قرار میگیرد.[9] تعیین دقیق عمق سوختگی به وسیله یک معاینه دشوار است، برای این کار لازم است چندین آزمایش در طول یک دوره زمانی صورت بگیرد.[6] در افرادی که سر درد یا سرگیجه دارند و از سوختگی به وسیله آتش رنج میبرند، باید مسمومیت با منوکسید کربن را در نظر گرفت.[36] مسمومیت با سیانور نیز باید در نظر گرفته شود.[6]
وسعت
وسعت سوختگی به عنوان درصدی از سطح کلی سوختگی بدن (TBSA) که دچار سوختگیهای با ضخامت نسبی و کامل میشوند محاسبه میشود.[9] سوختگیهای درجه اول که قرمز رنگ و بدون تاول هستند و در این ارزیابی شامل نمیشوند.[9] اغلب سوختگیها (۷۰٪) کمتر از ۱۰٪ سطح کلی سوختگی بدن را شامل میشود.[15] روشهای مختلفی برای تعیین سطح کلی سوختگی بدن وجود دارد از جمله «قانون نهها»، نمودار لوند و برودر و تخمین بر اساس اندازه کف دست شخص.[10] یادگیری و به کار بردن قانون نهها بسیار راحت است ولی فقط در افراد بالای ۱۶ سال دقیق است.[10] ارزیابیهای دقیق تر را میتوان به وسیله استفاده از نمودارهای لوند و برودر انجام داد، به وسیله این نمودارها میتوان بخشهای مختلفی از بدن افراد بالغ و کودکان که دچار سوختگی شدهاست را ارزیابی کرد.[10] وسعت اثر دست (شامل کف دست و انگشتان) انسان تقریباً ۱٪ کل سطح بدن اوست.[10]
شدت
| جزئی | متوسط | کلی |
|---|---|---|
| بزرگسالان <۱۰٪ کل سطح بدن | بزرگسالان ۲۰–۱۰٪ کل سطح بدن | بزرگسالان>۲۰٪ کل سطح بدن |
| پیر یا جوان <۵٪ کل سطح بدن | پیر یا جوان ۱۰–۵٪ کل سطح بدن | پیر یا جوان>۱۰٪ کل سطح بدن |
| <۲٪ سوختگی با ضخامت کامل | ۵–۲٪ سوختگی با ضخامت کامل | >۵٪ سوختگی با ضخامت کامل |
| آسیب ناشی از ولتاژ بالا | سوختگی ناشی از ولتاژ بالا | |
| آسیب تنفسی احتمالی | آسیب تنفسی تشخیص داده شده | |
| سوختگی محیطی اندامها | سوختگی قابل توجه در ناحیه صورت، مفاصل، دست و پا | |
| مشکلات سلامتی دیگر | صدمات مرتبط |
انجمن سوختگی آمریکا یک سیستم دستهبندی را به وجود آورد که بر اساس آن میتوان تشخیص داد چه موقع نیاز است بیمار را به یک مرکز تخصصی سوختگی انتقال داد. بر طبق این سیستم، سوختگیها به سه دسته جزئی، متوسط و کلی تقسیم میشوند. این تقسیمبندی بر اساس چندین عامل از جمله وسعتی که پوست دچار سوختگی شده، آسیب به ناحیههای ساختاری خاص، سن فرد و آسیبهای مرتبط صورت میگیرد.[36] سوختگیهای جزئی را میتوان در خانه درمان کرد، سوختگیهای متوسط را معمولاً در بیمارستان درمان میکنند و سوختگیهای کلی در مراکز سوختگی درمان میشوند.[36]
پیشگیری
از نظر تاریخی در حدود نیمی از سوختگیها قابل پیشگیری هستند.[1] برنامههای پیشگیری از سوختگی بهطور قابل توجهی میزان سوختگیهای شدید را کاهش دادهاست.[33] معیارهای پیشگیری شامل موارد زیر میشود: کنترل کردن دمای آب داغ، زنگهای هشدار دود، سیستم آب پاشی خودکار، ساختمانسازی مناسب و لباسهای ضد آتش.[1] کارشناسان توصیه میکنند دمای آبگرم کن زیر۴۸٫۸ درجه سلسیوس (۱۱۹٫۸ درجه فارنهایت) تنظیم شود.[15] معیارهای دیگر برای جلوگیری از سوختگی ناشی از آب جوش شامل استفاده از دماسنج برای اندازهگیری دمای آب حمام و نیز استفاده از محافظ بخاری یا اجاق گاز میباشد.[33] اگرچه اثر پخش آتش نامشخص است، اما شواهد احتمالی مفیدی[37] مانند محدود کردن فروش وسایل آتش بازی به کودکان وجود دارد.[15]
مراقبت
احیای بیمار با ارزیابی و تثبیت راههای تنفسی، تنفس و گردش خون فرد شروع میشود.[10] اگر فرد نتواند تنفس کند به لوله گذاری فوری نیاز است.[6] به دنبال این عمل میبایست از سوختگی نیز مراقبت کرد. افرادی که دچار سوختگی شدید هستند را میبایست با پارچهای سفید پوشاند و آنها را به بیمارستان انتقال داد.[6] از آنجایی که احتمال دارد زخمهای به وجود آمده از سوختگی دچار عفونت شوند، در صورتی که بیمار در پنج سال گذشته در برابر کزاز واکسینه نشدهاست میبایست به او واکسن کزاز تزریق شود.[38] در آمریکا، ۹۵٪ افرادی دچار سوختگی که به اورژانس مراجعه میکنند درمان و ترخیص میشوند و ۵٪ نیاز به بستری شدن در بیمارستان دارند.[3] تغذیه اولیه در مورد سوختگیهای کلی بسیار اهمیت دارد.[34] درمان با اکسیژن پر فشار نیز علاوه بر درمانهای معمولی مؤثر است.[39]
مایعات وریدی
جایگزینی مایع در افرادی که دچار خونیاری ضعیف هستند توصیه میشود.[10] بهتر است مایع درمانی و مراقبت ویژه در کودکانی که دچار ۲۰–۱۰٪ و بزرگسالانی که دچار بیش از ۱۵٪ سوختگی میباشند صورت گیرد.[10][40][41] در صورت امکان این عمل در افرادی که دچار سوختگی بالای ۲۵٪ میباشند میبایست قبل از بستری شدن در بیمارستان صورت بگیرد.[40] فرمول پارکلند میتواند به تعیین حجم مایع وریدی مورد نیاز در طول ۲۴ ساعت اول کمک کند. این فرمول بر اساس وزن و سطح سوختگی فرد میباشد. نصف این مایع میبایست در طول ۸ ساعت اول و باقیمانده آن در طول ۱۶ ساعت بعدی به فرد داده شود. بازه زمانی از زمانی که فرد دچار سوختگی شدهاست محاسبه میشود نه از زمانی که مایع درمانی آغاز میشود. کودکان به مایع نگهدارنده بیشتری نیاز دارند که شامل گلوکز میشود.[6] علاوه بر این، افرادی که دچار آسیب به اندامهای تنفسی شدهاند نیاز به مایع بیشتری دارند.[42] اگرچه مایع درمانی ناکافی باعث به وجود آمدن مشکلاتی میشود، مایع درمانی زیاد نیز میتواند مضر باشد.[43] این فرمولها صرفاً جهت راهنمایی شما هستند که در آن تزریق بهطور ایدئال به حجم ادرار>۳۰ میلی لیتر در ساعت در بزرگسالان یا>۱ میلی لیتر در کیلوگرم در کودکان و فشار خون متوسط شریانی بیشتر از ۶۰ میلیمتر جیوه تنظیم شدهاست.[6] اگرچه در بیشتر موارد از محلول رینگرلاکتاک استفاده میشود، اما هیچ مدرکی مبنی بر برتری این محلول نسبت به سرم نرمال سالین وجود ندارد.[10] به نظر میرسد مایعات شبه بلوری نیز به همان خوبی مایع کلوئیدی باشد، این در حالی است که کلوئیدها گرانتر هستند و به همین دلیل توصیه نمیشوند.[44] در سوختگیها به ندرت به انتقال خون نیاز میشود.[9] انتقال خون برای جلوگیری از بدتر شدن حال بیمار و تنها هنگامی که سطح هموگلوبین خون زیر ۸۰–۶۰ g/L(6-8 g/dL)[45] برسد توصیه میشود.[6] در صورت نیاز میبایست کاتتر درون رگی از طریق پوست سوخته قرار داده شود یا از تزریق درون استخوانی استفاده شود.[6]
مراقبت از زخم
خنک کردن اولیه (ظرف مدت ۳۰ دقیقه از زمان سوختگی) باعث کاهش میزان و درد سوختگی میشود، اما باید در نظر داشت خنک کردن زیاد میتواند باعث هیپوترمی شود.[9][10] نباید در عمل خنک کردن به جای آب خنک۱۰–۲۵ درجه سلسیوس (۵۰٫۰–۷۷٫۰ درجه فارنهایت) از یخ استفاده کرد زیرا استفاده از یخ باعث آسیب بیشتر به محل سوختگی میشود.[10][33] در سوختگیهای ناشی از مواد شیمیایی باید محل سوختگی را با مقدار زیاد آب شستشو داد.[9] شستشو با آب و صابون، جدا کردن بافتهای مرده و بستن زخم جنبههای مهم مراقبت از زخم میباشند. مشخص نیست در مورد تاول باید چه اقدامی صورت بگیرد. شواهد نشان میدهد بهترین کار این است که آنها را به حال خود بگذاریم. سوختگیهای درجه دو را باید بعد از دو روز ارزیابی کرد.[33] شواهد اندکی برای تعیین نوع پانسمان و بستن زخم در سوختگیهای درجه اول و دوم وجود دارد.[46][47] عاقلانهترین این است که سوختگیهای نوع اول را پانسمان نکرد.[33] اگرچه آنتیبیوتیکهای موضعی در بیشتر موارد توصیه میشود اما شواهد انکی مبنی بر مؤثر بودن آنها وجود دارد.[48] سیلور سولفادیازین (یک نوع آنتیبیوتیک) به هیچ وجه توصیه نمیشود زیرا استفاده از آن ممکن است باعث افزایش زمان بهبودی شود.[47] شواهد اندکی وجود دارد که استفاده از نقره[49] یا درمان جراحت به وسیله فشار منفی را توصیه میکنند.[50]
درمان با دارو
سوختگیها میتوانند بسیار دردناک باشند، از این رو روشهای مختلفی برای مدیریت درد وجود دارد. این روشها شامل استفاده مسکنهای ساده (مانند ایبوپروفن و استامینوفن) و نیز ایپوئیدها از جمله مورفین میشود. بنزودیازپینها نیز ممکن است همراه با مسکنها استفاده شوند تا اضطراب فرد را کاهش دهد.[33] استفاده از آنتی هیستامین، ماساژ و تحریک عصب از راه پوست در طول فرایند بهبود به کاهش خارش کمک میکند.[7] هرچند آنتی هیستامین تنها بر روی ۲۰٪ از افراد تأثیرگذار است.[51] شواهدی وجود دارد که نشان میدهد استفاده از گاباپنتین[7] مفید بوده و استعمال آن برای افرادی که آنتی هیستامین بر آنها تأثیر ندارد توصیه میشود.[52] آنتیبیوتیک درون رگی قبل از عمل برای افرادی توصیه میشود که دارای سوختگیهای وسیع (<۶۰٪ سطح بدن) میباشند توصیه میشود،[53] |۲۰۰۸}} از سال ۲۰۱۰ به دلیل نگرانیهای مربوط به مقاومت در برابر آنتیبیوتیک[48] و ریسک زیاد عفونت قارچی، دستورالعملها استفاده عمومی آنها را توصیه نمیکند.[6] با این وجود شواهدی وجود دارد که نشان میدهد که استفاده از این آنتیبیوتیکها میتواند باعث افزایش میزان زنده ماندن در افرادی شود که دارای سوختگی شدید و وسیع میباشند.[48] استفاده از اریتروپویتین در درمان یا جلوگیری از کم خونی افرادی که دچار سوختگی هستند مؤثر نیست.[6] کلسیم گلوکونات در سوختگیهای ناشی از اسید هیدروفلوریک به عنوان یک پاد زهر خاص عمل میکند و میتوان آن را به صورت تزریق در رگ و/یا به صورت موضعی استفاده کرد.[22]
درمان با پانسمان بیولوژیک
یک روش موثر دیگر برای درمان سوختگی های شدید، درمان با پانسمان بیولوژیک ساخته شده از پرده آمنیوتیک است. پرده آمنیوتیک یا کیسه آب جنین پوششی است که در طول دوره جنینی از جنین محافظت می کند و پس از زایمان به عنوان زباله زیستی دفع می شود ولی در حال حاضر با رعایت پروتکل های بهداشتی و انجام آزمایش ویروسی روی خون مادر اهدا کننده برای جلو گیری از انتقال عفونت از این پرده برای درمان انواع زخم های صعب العلاج مثل سوختگی های شدید و زخم پای دیابتی و بیماران پروانه ای استفاده می شود و جواب های امیدوار کننده ای از آن گرفته شده است. نمونه تجاری این پانسمان در ایران توسط شرکت سیناسل و لایف سل تولید و فروخته می شود.
جراحی
زخمهایی که نیازمند بسته شدن به وسیله گرافت پوست یا فلاپ (بهطور معمول هرچیز که بیشتر از سوختگی کوچک با ضخامت کامل باشد) هستند را میبایست سریع درمان کرد.[54] سوختگیهای محیطی دست و پا سینه نیازمند بریدن غشا عضلانی اطراف نواحی سوخته یا اسکارتومی میباشد.[55] این عمل برای درمان یا جلوگیری مشکلات گردش خون در دست و پا یا ترکیب خون با اکسیژن صورت میگیرد.[55] مشخص نیست این عمل در سوختگیهای گردن یا انگشتان مؤثر است یا خیر. در سوختگیهای الکتریکی ممکن است به فاشیاتومی نیاز باشد.[55]
درمانهای دیگر
از زمانهای قدیم عسل برای بهبود زخمهای ناشی از سوختگیهای درجه اول و دوم استفاده میشود.[56][57][58] شواهد استفاده از آلوئه ورا بسیار کم است.[59] اگرچه ممکن است آلوئه ورا به تسکین درد کمک کند[11] و گزارشی از سال ۲۰۰۷ شواهدی مبنی بر کوتاه شدن زمان بهبودی ارائه داد،[60] اما گزارش بعدی در سال ۲۰۱۲ هیچگونه اثر بهبود به وسیله سولفادیازین نقره را تأیید نکرد.[59] شواهد اندکی وجود دارد که نشان دهد ویتامین ای به رفع کلوئید یا جای زخم کمک کند.[61] کره در این مورد اصلاً توصیه نمیشود.[62] در کشورهای کمتر توسعه یافته تا یک سوم سوختگیها به روش طب سنتی درمان میشود، در این روش از تخم مرغ، گِل، برگ یا مدفوع گاو استفاده میشود.[16] در بعضی موارد مدیریت جراحی به دلیل کمبود منابع مالی و دسترسی محدود است.[16] روشهای دیگری وجود دارد که میتواند علاوه بر دارو به منظور کاهش درد و اضطراب استفاده شود از جمله: درمان با واقعیت مجازی، هیپنوتیزم و رویکردهای رفتاری مانند تکنیکهای منحرف کردن فکر.[52]
روشهای جدید درمان اسکار
با روشهایی مانند درم ابریژن، با کمک لیزر یا امواج رادیویی (RF)، برخی پمادهای موضعی مانند فیبرینولیز، تزریق استروئید و … تلاش میشود اسکار ایجاد شده برطرف شود.
برخی از انواع امواج لیزری تأثیر بسزایی در درمان انواع مختلف اسکار خصوصاً اسکار سوختگی دارد. مکانیزم عمل این لیزرها در ایجاد شوک گرمایی ناگهانی در عمق پوست (درم) و تحریک آن به کلاژنسازی میباشد که این کلاژنسازی طبق آخرین تحقیقات تا ۹ ماه پس از درمان با دستگاه نیز ادامه میابد. مکانیزم عمل این لیزرها در ایجاد شوک گرمایی ناگهانی در عمق پوست (درم) و تحریک آن به کلاژنسازی میباشد که این کلاژنسازی طبق آخرین تحقیقات تا ۹ ماه پس از درمان با دستگاه نیز ادامه میابد.[63]
پیش آگهی
| سطح سوختگی بدن | مرگ و میر |
|---|---|
| <۱۰٪ | ۰٫۶٪ |
| ۱۰–۲۰٪ | ۲٫۹٪ |
| ۲۰–۳۰٪ | ۸٫۶٪ |
| ۳۰–۴۰٪ | ۱۶٪ |
| ۴۰–۵۰٪ | ۲۵٪ |
| ۵۰–۶۰٪ | ۳۷٪ |
| ۶۰–۷۰٪ | ۴۳٪ |
| ۷۰–۸۰٪ | ۵۷٪ |
| ۸۰–۹۰٪ | ۷۳٪ |
| >۹۰٪ | ۸۵٪ |
| Inhalation | ۲۳٪ |
پیش آگهی در افرادی که دچار سوختگیهای وسیع تر هستند، افراد مسن تر و زنان وخیم تر است.[9] وجود آسیبهای ناشی از استنشاق دود، آسیبهای جدی دیگر مانند ترک خوردن شدید استخوان و بیماریهای زمینهای (مانند بیماریهای قلبی، دیابت، بیماریهای روانپزشکی و قصد خودکشی) نیز بر پیش آگهی تأثیر میگذارد.[9] بهطور میانگین، از کل افرادی که به مراکز سوختگی آمریکا مراجعه میکنند، ۴٪ جان خود را از دست میدهند،[15] که این میزان به شدت آسیب ناشی از سوختگی بستگی دارد. به عنوان مثال، افرادی که سطح سوختگی بدنشان کمتر از ۱۰٪ است دارای نرخ مرگ و میر کمتر از ۱٪ میباشند، این در حالی است که افرادی که سطح سوختگی بالای ۹۰٪ دارند دارای نرخ مرگ و میر ۸۵٪ میباشند. name=ABA2012pg10/> در افغانستان، افرادی که دارای سطح سوختگی بالای ۶۰٪ هستند به سختی زنده میمانند.[15] در گذشته از سیستم پیشبینی احتمال مرگ برای تعیین پیش آگهی سوختگیهای کلی استفاده میشد اما با توسعه مراقبتهای درمانی، این سیستم دیگر ابزار دقیقی بهشمار نمیآید.[6] میزان مرگ و میر به وسیله جمع وسعت سوختگی (% کل سطح بدن) با سن فرد تعیین میشود که حاصل آن تقریباً با خطر مرگ برابر است.[6]
عوارض
سوختگی میتواند دارای عوارض زیادی باشد که عفونت شایعترین آن هاست. عوارض احتمالی سوختگی به ترتیب کثرت شامل موارد زیر میشود: ذات الریه، سلولیت، عفونت مجاری ادرار و نارسایی تنفسی.[15] عوامل خطر در عفونت شامل این موارد میشود: سوختگی بیش از ۳۰٪ کل سطح بدن، سوختگی با ضخامت کامل، کم یا زیاد بودن سن (پیر با جوان) یا سوختگیهای پاها یا میاندوراه.[65] ذات الریه بیشتر در افرادی مشاهده میشود که دچار آسیب تنفسی شدهاند.[6] کم خونی در سوختگی با ضخامت کامل که در آن وسعت سوختگی بیش از ۱۰٪ کل سطح بدن است بیسار معمول است.[10] سوختگی الکتریکی که نتیجه اش از کار افتادن ماهیچه است ممکن است منجر به سندروم کمپارتمان یا رابدومیلوزیس شود.[6] بر اساس تخمینهای صورت گرفته، ترومبوز سیاهرگی عمقی در ۶ تا ۲۵٪ افراد اتفاق میافتد.[6] حالت بیش متابولیک که سالها پس از سوختگی در فرد باقی میماند میتواند باعث کاهش ضخامت استخوان و از دست رفتن توده ماهیچهای شود.[34] ممکن است بعد از سوختگی به ویژه در افراد جوان و کسانی که دارای پوست تیره هستند شاهد کلوئید باشیم.[61] ممکن است کودکان بعد از سوختگی دچار ضربه روانی شدید شده و اختلال استرس پس از سانحه را تجربه کنند.[66] اثر زخم نیز میتواند باعث بدریخت شدن شکل بدن شود.[66] در کشورهای در حال توسعه ممکن است سوختگی باعث انزوای اجتماعی، فقر مطلق و ترک کردن در کودکان شود.[3]
همه گیرشناسی
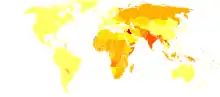
بدون داده
<۵۰
۵۰–۱۰۰
۱۰۰–۱۵۰
۱۵۰–۲۰۰
۲۰۰–۲۵۰
۲۵۰–۳۰۰
|
۳۰۰–۳۵۰
۳۵۰–۴۰۰
۴۰۰–۴۵۰
۴۵۰–۵۰۰
۵۰۰–۶۰۰
> ۶۰۰
|
از سال ۲۰۰۴، در سراسر جهان ۱۱ میلیون سوختگی به مراقبت پزشکی نیاز داشته و از این تعداد ۳۰۰۰۰۰ نفر جان خود را از دست دادهاند.[3] بر همین اساس بعد از تصادفات موتوری، پرت شدن از ارتفاع و خشونت، سوختگی چهارمین عامل مرگ و میر میباشد.[3] حدود ۹۰٪ سوختگیها در کشورهای در حال توسعه رخ میدهد.[3] و علت آن تا حدودی تجمع بیش از حد و شرایط آشپزی غیر ایمن است.[3] بهطور کلی ۶۰٪ سوختگیهای منجر به مرگ در جنوب شرق آسیا رخ میدهد و نرخ آن ۱۱٫۶ نفر در هر ۱۰۰۰۰۰ نفر میباشد.[15] در کشورهای توسعه یافته نرخ مرگ و میر ناشی از سوختگی در مردان دو برابر زنان است. این میزان به احتمال زیاد به دلیل مشاغل پر خطر و نیز فعالیتهای ریسک پذیر آن هاست. در بسیاری از کشورهای در حال توسعه نرخ مرگ و میر زنان بر اثر سوختگی دو برابر مردان است و عمدتاً با حادثههای به وجود آمده در آشپزخانه یا خشونتهای خانوادگی ارتباط دارد.[3] نرخ مرگ و میر ناشی از سوختگی کودکان در کشورهای در حال توسعه بیش از ده برابر نرخ مرگ و میر ناشی از سوختگی کودکان در کشورهای توسعه یافتهاست.[3] بهطور کل، مرگ و میر ناشی از سوختگی یکی از پانزده علت اصلی مرگ و میر در کودکان است.[1] از دهه ۸۰ تا سال ۲۰۰۴ اکثر کشورها شاهد کاهش نرخ سوختگیهای کشنده و بهطور کلی سوختگی بودهاند.[3]
کشورهای توسعه یافته
در آمریکا سالانه ۵۰۰۰۰۰ به دلیل آسیبهای ناشی از سوختگی در مراکز پزشکی تحت درمان قرار میگیرند.[33] از این تعداد نزدیک به ۳۳۰۰ نفر جان خود را از دست میدهند.[1] اکثر سوختگیها (۷۰٪) و مرگهای ناشی از سوختگی در مردان اتفاق میافتد.[1] بالاترین میزان سوختگی در افراد ۱۸–۳۵ سال اتفاق میافتد، این در حالی است بیشترین میزان سوختگی به وسیله آب جوش در کودکان زیر ۵ سال و افراد بالای ۶۵ سال رخ میدهد.[9] سوختگیهای الکتریکی سالانه عامل مرگ حدود ۱۰۰۰ نفر میباشد.[68] رعد و برق در هر سال جان ۶۰ نفر را میگیرد.[8] در اروپا، سوختگیهای عمدی بیشتر در مردان میانسال اتفاق میافتد.[29]
کشورهای در حال توسعه
در هند، حدود ۷۰۰۰۰۰ تا ۸۰۰۰۰۰ نفر سوختگیهای شدیدی را تحمل میکنند، این در حالی است که تعداد کمی از این افراد در مراکز تخصصی سوختگی مداوا میشوند.[69] بالاترین نرخ در زنان بین ۳۵–۱۷ سال رخ میدهد.[69] بخشی از این نرخ بالا با آشپزخانههای غیر ایمن و لباسهای گشاد و دنبالهدار که مختص هند است ارتباط دارد.[69] برآورد میشود یک سوم کل سوختگیها در هند به دلیل آتش گرفتن لباس است.[70] سوختگیهای عمدی نیز یکی از علل شایع مرگ و میر بعد از خشونتهای خانوادگی و خودزنی است و بیشتر در دختران جوان رخ میدهد.[3][29]
تاریخچه

غارنگارههایی که قدمت آن به بیش از ۳۵۰۰ سال پیش بازمیگردد سوختگی و درمان آن را نشان میدهد.[2] اسمیت پاپیروس در ۱۵۰۰ سال قبل از میلاد در مصر درمان سوختگی با استفاده از عسل و ضماد صمغ کاج را توصیف کرد.[2] درمانهای دیگر مانند استفاده از برگ چای توسط چینیها در ۶۰۰ سال قبل از میلاد، روغن خوک و سرکه توسط بقراط در ۴۰۰ سال قبل از میلاد و نیز استفاده از شراب و مر حجاری توسط سلسیوس در سال ۱۰۰ میلادی نیز در طول زمان مورد استفاده قرار گرفتهاند.[2] امبرواس پاره جراح فرانسوی اولین کسی بود که در سال ۱۵۰۰ درجات مختلف سوختگی را ابداع کرد.[71] گیوم دوپویترن در سال ۱۸۳۲ این درجات را کامل کرد و آنها را به شش شدت متفاوت تقسیم کرد.[2][72] نخستین بیمارستان مخصوص سوختگی در سال ۱۸۴۳ در لندن تأسیس شد و گسترش مراقبتهای سوختگی مدرن در اواخر قرن ۱۹ و اوایل قرن ۲۰ آغاز شد.[2][71] هنری درایزدیل داکین و الکسیس کارل در طول جنگ جهانی اول استانداردهایی برای تمیز و ضدعفونی کردن سوختگی و زخم به وسیله محلول سدیم هیپوکلریت به وجود آوردند و این کار بهطور قابل توجهی میزان مرگ و میر را کاهش داد.[2] در دهه پنجاه به اهمیت جراحی زود هنگام و گرافت پوست پی برده شد و تقریباً در همان زمان احیای مایع و فرمولها برای راهنمایی برای درمان سوختگی نوشته شد.[2] محققان در دهه ۸۰ اهمیت حالت متابولیک که به دنبال سوختگیهای وسیع به وجود میآید را نشان دادند.[2]
جستارهای وابسته
- جوشگاه
منابع
- Herndon D (ed.). "Chapter 4: Prevention of Burn Injuries". Total burn care (4th ed.). Edinburgh: Saunders. p. 46. ISBN 978-1-4377-2786-9. Archived from the original on 31 October 2014. Retrieved 17 October 2013.
- Herndon D (ed.). "Chapter 1: A Brief History of Acute Burn Care Management". Total burn care (4th ed.). Edinburgh: Saunders. p. 1. ISBN 978-1-4377-2786-9. Archived from the original on 9 November 2014. Retrieved 17 October 2013.
- Peck, MD (2011 Nov). "Epidemiology of burns throughout the world. Part I: Distribution and risk factors". Burns: journal of the International Society for Burn Injuries. 37 (7): 1087–100. doi:10.1016/j.burns.2011.06.005. PMID 21802856. Check date values in:
|date=(help) - "Burn Incidence and Treatment in the United States: 2012 Fact Sheet". American Burn Association. 2012. Retrieved 20 April 2013.
- Herndon D (ed.). "Chapter 10: Evaluation of the burn wound: management decisions". Total burn care (4th ed.). Edinburgh: Saunders. p. 127. ISBN 978-1-4377-2786-9.
- Brunicardi, Charles (2010). "Chapter 8: Burns". Schwartz's principles of surgery (9th ed.). New York: McGraw-Hill, Medical Pub. Division. ISBN 978-0-07-154769-7.
- Goutos, I (2009 Mar-Apr). "Pruritus in burns: review article". Journal of burn care & research: official publication of the American Burn Association. 30 (2): 221–8. PMID 19165110. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Marx, John (2010). "Chapter 140: Electrical and Lightning Injuries". Rosen's emergency medicine: concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 0-323-05472-2.
- Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. pp. 1374–1386. ISBN 0-07-148480-9.
- Granger, Joyce (2009). "An Evidence-Based Approach to Pediatric Burns". Pediatric Emergency Medicine Practice. 6 (1). Unknown parameter
|month=ignored (help) - Lloyd, EC (2012 Jan 1). "Outpatient burns: prevention and care". American family physician. 85 (1): 25–32. PMID 22230304. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Buttaro, Terry (2012). Primary Care: A Collaborative Practice. Elsevier Health Sciences. p. 236. ISBN 978-0-323-07585-5.
- Kowalski, Caroline Bunker Rosdahl, Mary T. (2008). Textbook of basic nursing (9th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 1109. ISBN 978-0-7817-6521-3.
- National Burn Repository Pg. i
- Herndon D (ed.). "Chapter 3: Epidemiological, Demographic, and Outcome Characteristics of Burn Injury". Total burn care (4th ed.). Edinburgh: Saunders. p. 23. ISBN 978-1-4377-2786-9. Archived from the original on 9 November 2014. Retrieved 17 October 2013.
- Forjuoh, SN (2006 Aug). "Burns in low-and middle-income countries: a review of available literature on descriptive epidemiology, risk factors, treatment, and prevention". Burns: journal of the International Society for Burn Injuries. 32 (5): 529–37. PMID 16777340. Check date values in:
|date=(help) - Murphy, Catherine; Gardiner, Mark; Sarah Eisen, eds. (2009). Training in paediatrics: the essential curriculum. Oxford: Oxford University Press. p. 36. ISBN 978-0-19-922773-0. Unknown parameter
|coauthors=ignored (|author=suggested) (help) - Maguire, S (2008 Dec). "A systematic review of the features that indicate intentional scalds in children". Burns: journal of the International Society for Burn Injuries. 34 (8): 1072–81. PMID 18538478. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Peden, Margie (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 86. ISBN 978-92-4-156357-4.
- World Health Organization. "World report on child injury prevention" (PDF).
- Hardwicke, J (2012 May). "Chemical burns--an historical comparison and review of the literature". Burns: journal of the International Society for Burn Injuries. 38 (3): 383–7. PMID 22037150. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Makarovsky, I (2008 May). "Hydrogen fluoride--the protoplasmic poison". The Israel Medical Association journal: IMAJ. 10 (5): 381–5. PMID 18605366. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Edlich, RF (2005). "Modern concepts of treatment and prevention of lightning injuries". Journal of long-term effects of medical implants. 15 (2): 185–96. PMID 15777170. Unknown parameter
|coauthors=ignored (|author=suggested) (help) - Prahlow, Joseph (2010). Forensic pathology for police, death investigators, and forensic scientists. Totowa, N.J.: Humana. p. 485. ISBN 978-1-59745-404-9.
- Kearns RD, Cairns CB, Holmes JH, Rich PB, Cairns BA (2013). "Thermal burn care: a review of best practices. What should prehospital providers do for these patients?". EMS World. 42 (1): 43–51. PMID 23393776. Unknown parameter
|month=ignored (help) - Balk, SJ (2011 Mar). "Ultraviolet radiation: a hazard to children and adolescents". Pediatrics. 127 (3): e791–817. PMID 21357345. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Marx, John (2010). "Chapter 144: Radiation Injuries". Rosen's emergency medicine: concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 0-323-05472-2.
- Krieger, John (2001). Clinical environmental health and toxic exposures (2nd ed.). Philadelphia, Pa. [u.a.]: Lippincott Williams & Wilkins. p. 205. ISBN 978-0-683-08027-8.
- Peck, MD (2012 Aug). "Epidemiology of burns throughout the World. Part II: intentional burns in adults". Burns: journal of the International Society for Burn Injuries. 38 (5): 630–7. PMID 22325849. Check date values in:
|date=(help) - Herndon D (ed.). "Chapter 61: Intential burn injuries". Total burn care (4th ed.). Edinburgh: Saunders. p. 689-698. ISBN 978-1-4377-2786-9.
- Jutla, RK (2004 Mar-Apr). "Love burns: An essay about bride burning in India". The Journal of burn care & rehabilitation. 25 (2): 165–70. PMID 15091143. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Peden, Margie (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 82. ISBN 978-92-4-156357-4.
- Marx, John (2010). "Chapter 60: Thermal Burns". Rosen's emergency medicine: concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- Rojas Y, Finnerty CC, Radhakrishnan RS, Herndon DN (2012). "Burns: an update on current pharmacotherapy". Expert Opin Pharmacother. 13 (17): 2485–94. doi:10.1517/14656566.2012.738195. PMC 3576016. PMID 23121414. Unknown parameter
|month=ignored (help) - Hannon, Ruth (2010). Porth pathophysiology: concepts of altered health states (1st Canadian ed.). Philadelphia, PA: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1516. ISBN 978-1-60547-781-7.
- Garmel, edited by S.V. Mahadevan, Gus M. (2012). An introduction to clinical emergency medicine (2nd ed.). Cambridge: Cambridge University Press. pp. 216–219. ISBN 978-0-521-74776-9.
- Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 46. ISBN 978-3-7091-0348-7.
- Klingensmith M, ed. (2007). The Washington manual of surgery (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. p. 422. ISBN 978-0-7817-7447-5.
- Cianci, P (2013 Jan-Feb). "Adjunctive hyperbaric oxygen therapy in the treatment of thermal burns". Undersea & hyperbaric medicine: journal of the Undersea and Hyperbaric Medical Society, Inc. 40 (1): 89–108. PMID 23397872. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Enoch, S (2009 Apr 8). "Emergency and early management of burns and scalds". BMJ (Clinical research ed.). 338: b1037. PMID 19357185. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Hettiaratchy, S (2004 Jul 10). "Initial management of a major burn: II--assessment and resuscitation". BMJ (Clinical research ed.). 329 (7457): 101–3. PMID 15242917. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 77. ISBN 978-3-7091-0348-7.
- Endorf, FW (2011 Dec). "Burn management". Current opinion in critical care. 17 (6): 601–5. PMID 21986459. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Perel, P (2012 Jun 13). Perel, Pablo, ed. "Colloids versus crystalloids for fluid resuscitation in critically ill patients". Cochrane database of systematic reviews (Online). 6: CD000567. doi:10.1002/14651858.CD000567.pub5. PMID 22696320. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Curinga, G (2011 Aug). "Red blood cell transfusion following burn". Burns: journal of the International Society for Burn Injuries. 37 (5): 742–52. PMID 21367529. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Wasiak, J (2013 Mar 28). "Dressings for superficial and partial thickness burns". Cochrane database of systematic reviews (Online). 3: CD002106. PMID 23543513. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Wasiak J, Cleland H, Campbell F (2008). Wasiak, Jason, ed. "Dressings for superficial and partial thickness burns". Cochrane Database Syst Rev (4): CD002106. doi:10.1002/14651858.CD002106.pub3. PMID 18843629.
- Avni T, Levcovich A, Ad-El DD, Leibovici L, Paul M (2010). "Prophylactic antibiotics for burns patients: systematic review and meta-analysis". BMJ. 340: c241. doi:10.1136/bmj.c241. PMC 2822136. PMID 20156911.
- Storm-Versloot, MN (2010 Mar 17). Storm-Versloot, Marja N, ed. "Topical silver for preventing wound infection". Cochrane database of systematic reviews (Online) (3): CD006478. doi:10.1002/14651858.CD006478.pub2. PMID 20238345. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Dumville, JC (2012 Dec 12). "Negative pressure wound therapy for partial-thickness burns". Cochrane database of systematic reviews (Online). 12: CD006215. PMID 23235626. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Zachariah, JR (2012 Aug). "Post burn pruritus--a review of current treatment options". Burns: journal of the International Society for Burn Injuries. 38 (5): 621–9. PMID 22244605. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Herndon D (ed.). "Chapter 64: Management of pain and other discomforts in burned patients". Total burn care (4th ed.). Edinburgh: Saunders. p. 726. ISBN 978-1-4377-2786-9.
- Herndon D (ed.). "Chapter 31: Etiology and prevention of multisystem organ failure". Total burn care (4th ed.). Edinburgh: Saunders. p. 664. ISBN 978-1-4377-2786-9.
- Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 266. ISBN 978-3-7091-0348-7.
- Orgill, DP (2009 Sep-Oct). "Escharotomy and decompressive therapies in burns". Journal of burn care & research: official publication of the American Burn Association. 30 (5): 759–68. PMID 19692906. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Niavaran. «درمان عسل طبیعی برای سوختگی | فواید عسل طبیعی». بایگانیشده از اصلی در ۱۵ اوت ۲۰۱۸. دریافتشده در ۲۰۱۷-۰۶-۲۵.
- Jull AB, Rodgers A, Walker N (2008). Jull, Andrew B, ed. "Honey as a topical treatment for wounds". Cochrane Database Syst Rev (4): CD005083. doi:10.1002/14651858.CD005083.pub2. PMID 18843679.
- Wijesinghe, M (2009 May 22). "Honey in the treatment of burns: a systematic review and meta-analysis of its efficacy". The New Zealand medical journal. 122 (1295): 47–60. PMID 19648986. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Dat, AD (2012 Feb 15). "Aloe vera for treating acute and chronic wounds". Cochrane database of systematic reviews (Online). 2: CD008762. PMID 22336851. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Maenthaisong, R (2007 Sep). "The efficacy of aloe vera used for burn wound healing: a systematic review". Burns: journal of the International Society for Burn Injuries. 33 (6): 713–8. PMID 17499928. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Juckett, G (2009 Aug 1). "Management of keloids and hypertrophic scars". American family physician. 80 (3): 253–60. PMID 19621835. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Cox, Carol Turkington, Jeffrey S. Dover ; medical illustrations, Birck (2007). The encyclopedia of skin and skin disorders (3rd ed. ed.). New York, NY: Facts on File. p. 64. ISBN 978-0-8160-7509-6.
- «نسخه آرشیو شده». بایگانیشده از اصلی در ۲۶ اوت ۲۰۱۴. دریافتشده در ۱۰ اوت ۲۰۱۴.
- National Burn Repository, Pg. 10
- Young, Christopher King, Fred M. Henretig, ed. (2008). Textbook of pediatric emergency procedures (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1077. ISBN 978-0-7817-5386-9.
- Roberts, edited by Michael C. (2009). Handbook of pediatric psychology (4th ed.). New York: Guilford. p. 421. ISBN 978-1-60918-175-8.
- "WHO Disease and injury country estimates". World Health Organization. 2009. Retrieved Nov. 11, 2009. Check date values in:
|accessdate=(help) - Edlich, RF (2005). "Modern concepts of treatment and prevention of electrical burns". Journal of long-term effects of medical implants. 15 (5): 511–32. PMID 16218900. Unknown parameter
|coauthors=ignored (|author=suggested) (help) - Ahuja, RB (2004 Aug 21). "Burns in the developing world and burn disasters". BMJ (Clinical research ed.). 329 (7463): 447–9. PMID 15321905. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Gupta (2003). Textbook of Surgery. Jaypee Brothers Publishers. p. 42. ISBN 978-81-7179-965-7. Archived from the original on 16 October 2013. Retrieved 17 October 2013.
- Song, David. Plastic surgery (3rd ed. ed.). Edinburgh: Saunders. p. 393.e1. ISBN 978-1-4557-1055-3.
- Wylock, Paul (2010). The life and times of Guillaume Dupuytren, 1777-1835. Brussels: Brussels University Press. p. 60. ISBN 9789054875727.
- یادداشتها
- National Burn Repository (PDF). American Burn Association. 2012. Archived from the original (PDF) on 3 March 2016. Retrieved 17 October 2013.
پیوند به بیرون
| در ویکیانبار پروندههایی دربارهٔ سوختگی موجود است. |
مقالهٔ Evidence-based Pediatric Critical Care Medicine فرهاد شکوهی
