قرص ضدبارداری
قرص ضدبارداری (Oral contraceptive pill , OCP, Combined oral contraceptive pill) به گروهی از داروهای خوراکی به شکل قرص گفته میشود که برای پیشگیری از بارداری مصرف میشوند. این داروها از پرکاربردترین روشهای پیشگیری از حاملگی در سراسر جهان میباشند و نقشی انقلابی در جامعه انسانی داشتهاند.[1]
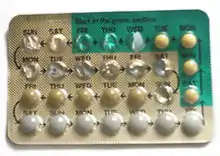
مصرف این قرصها از ابتلا به بیماریهای آمیزشی نظیر ایدز پیشگیری نمیکند و فقط برای پیشگیری از بارداری هستند.[2]
تاریخچه
در ابتدای قرن بیستم تعدادی از دانشمندان اروپایی همچون Beard, Prenant و Loeb متوجه نقش ترشحات جسم زرد (corpus luteum) حاملگی در جلوگیری از تخمک گذاری شدند. در سال ۱۹۲۷ دانشمند اتریشی موفق شد با این ترشحات نازایی موقت در موشها ایجاد کند. در ۱۹۳۷ Makepeace نشان داد که پروژسترون خالص میتواند تخمکگذاری را در خرگوش مهار کند. Astwood و Fevold یافته مشابهی را در ۱۹۳۹ و در مورد موشها گزارش کردند. در نهایت در سال ۱۹۵۰ Pincus ,Garcia و Rockاثر ترکیبی از پروژسترون و ۱۹-نور پروژستین را در مهار تخمکگذاری زنان گزارش کردند.
یکی از ترکیبهای مورد استفاده نوراتینودرل بود که در مطالعات اولیه درصد کمی ناخالصی با مسترانول داشت. دانشمندان با حذف مسترانول از ترکیب متوجه کاهش اثر ضدبارداری و بروز خونریزی تخریبی (breakthrough bleeding) شدند؛ لذا مسترانول را به ترکیب اضافه کردند.
در سال ۱۹۵۰ اولین کارآزمایی بالینی در مورد مصرف قرصهای ترکیبی ضد حاملگی در هائیتی و پورتوریکو انجام شد که با موفقیت صد در صد ترکیب نوراتینودرل-مسترانول در پیشگیری از بارداری مواجه شد. در سال ۱۹۵۹ ENOVID (ترکیب ۹/۸۵ mg نوراتینودرل و ۱۵۰ µg مسترانول) برای مصرف در برخی اختلالات خونریزی زنان مورد تأیید اداره مواد غذائی و داروئی ایالات متحده آمریکا (FDA) قرار گرفت و در نهایت در نهم ماه مه سال ۱۹۶۰، این سازمان، این دارو را جهت مصرف در پیشگیری از حاملگی مورد تأیید قرار داد. (در حال حاضر در آمریکا از لیست دارویی خارج شدهاست). در سال ۱۹۶۰ اولین داروهایی که تنها شامل پروژسترون بودند و همچنین انواع تزریقی طولانی اثر این ترکیبات هورمونی جهت پیشگیری از حاملگی معرفی شدند.
پس از آن میلیونها زن به مصرف این قرصها رو آوردند تا اینکه در سال گزارشهایی مبنی بر اثرات جانبی این دارو به دست آمد. تحقیقات بعدی نشان داد که این عوارض با دوز ترکیبات قرص مرتبط است لذا قرصهای جدیدی طراحی شدند که دوز کمتری از هورمونها را داشتند (قرصهای نسل دوم، ال دی یا low dose). با افزایش مصرف ترکیبات دو فازی یا سه فازی در ۱۹۸۰ دوز هورمونها در این قرصها کاهش بیشتری داشت بهطوریکه میتوان این دوز را کمترین مقداری که میتواند بهطور مؤثری جلوی حاملگی را بگیرد دانست. در ۱۹۹۰ نسل سوم این قرصها(CYCLEN و DESOGEN) که شامل ترکیب پروژسترون با اثرات کاهش یافته آندروژنی بودند به بازار آمدند.[3]
ترکیب دارویی
دو نوع اصلی از این قرصها وجود دارد:
- قرصهای ترکیبی استروژن و پروژسترون که شامل انواع تک فازی (میزان ترکیبات در کل دوره مصرف ثابت است)، دو فازی و سه فازی.
- قرصهای شامل پروژسترون به تنهایی[4]
استروژن
استروژن مورد استفاده در قرصهای رایج فعلی معمولاً شامل اتینیل استرادیول (ethinyl estradiol) یا مسترانول میباشد. مسترانول برای فعال بودن باید به اتنیل استرادیول تبدیل شود و از لحاظ اثر بخشی ضعیف تر است.[5]
پروژسترون
انواع مختلفی از پروژستینها وجود دارند که بسته به اثرات استروژنی یا ضد استروژنی (به علت تبدیل متابولیت هایشان به ترکیبات استروژنی) یا اثرات آندروژنیشان (به علت شباهت ساختاری با تستوسترون) به کار میروند. حسن قرصهای ضد بارداری نسل سوم در این است که پروزسترونهای آنها اثرات استروژنی نداشته و اثرات آندروژنی بسیار کمی دارد. این مسئله در مورد عوارض شایعی همچون افزایش وزن و آکنه بسیار مورد توجه است.[5]
انواع تجاری
انواع رایج موجود در ایران
- قرص تنسی (Tansy) یک قرص اورژانسی پیشگیری از بارداری میباشد که میتواند طی 72 ساعت (3 روز) از نزدیکی جنسی محافظت نشده یا شکست در روشهای معمول پیشگیری از بارداری استفاده شود
- قرص اچ دی Contraceptive HD شامل ۰٫۵ میلیگرم لوونورژسترول و ۵۰ میکروگرم اتینیل استرادیول که امروزه به دلیل عوارض جانبی زیادش به ندرت تجویز میشود
- ال دی Contraceptive LD شامل ۰٫۳ میلیگرم لوونورگسترول و ۳۰ میکروگرم اتینیل استرادیول
- LD بکار رفته در نام این دارو مخفف Low Dose است.[6]
- در موارد جلوگیری از بارداری پس از مقاربت یا اورژانسی، تعداد قرصهای مصرفی را افزایش ندهید. زیرا دوز بیش از حد دارو عوارض جانبی جدی را به همراه خواهد داشت. برای اطمینان بیشتر و اثر بخشی بهتر دارو، زمان آغاز مصرف اهمیت دارد و بهتر است در 12 ساعت اول بعد از مقاربت دارو مصرف شود.[7]
- دی ئی Contraceptive DE شامل ۰٫۱۵ میلیگرم دزوگسترل (Desogestrel) و ۳۰ میکروگرم اتینیل استرادیول
- Contraceptive Triphasic (نام تجاری Triphasil) شامل لوونورگسترول و اتینیل استرادیول (در سه مرحله و شامل ۲۱ قرص میباشد)
- قرص شیردهی، (Minipil) شامل مقادیری اندک پروژستین است. (در ایران ۳۰ میکروگرم لوونورژسترول)[8] ت
سایر انواع تجاری
انواع مختلفی از ترکیبات برای تولید این قرصها در بازار به صورت تجاری تولید میشوند. تمامی این ترکیبات با تغییر در انواع مختلف استروژن و پروژسترون و دوز آنها ساخته میشوند. برای اطلاعات بیشتر به فورمولاسیونهای قرصهای ضد بارداری خوراکی مراجعه شود.
توقف ارائه خدمات پیشگیری از بارداری
در ۲۵ خرداد ۱۳۹۹، مسئول جمعیت در وزارت بهداشت ایران گفت ارائه خدمات پیشگیری از بارداری در مراکز دولتی متوقف شده و توصیه قبلی وزارت بهداشت مبنی بر رعایت سه تا پنج سال به عنوان فاصله ایمن بین دو بارداری نیز به ۱۸ تا ۲۴ ماه کاهش یافته است.[9]
مکانیزم اثر
استروژن و پروژسترون موجود در این قرصها اثر اصلی خود را با تأثیر مهاری بر عملکرد گوناتروپینهای هیپوتالاموس بروز میدهند. این شامل سرکوب ترشح ال اچ و اف اس اچ در خون و جلوگیری از صعود میان چرخهای ال. اچ. است. همچنین این ترکیب روی ترشحات مخاط گردن رحم، اندومتر رحم و حرکت و ترشحات لولههای رحمی اثر میگذارد و باعث کاهش احتمال شدید بارداری میشود.[10]
طریقه مصرف
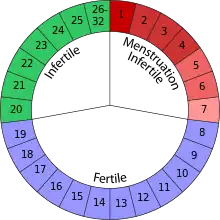
بسته به نوع مورد استفاده تفاوتهای اندکی در مصرف این قرصها وجود دارد اما اصول کلی یکسان است. قرصهای ترکیبی معمولاً ۲۱ تایی بوده و فرد هر روز یک قرص را مصرف میکند و سپس ۷ روز قرص نمیخورد که معمولاً در این ۷ روز خونریزی قاعدگی اتفاق خواهد افتاد. معمولاً شروع دارو در ابتدای یک چرخه قاعدگی یا برای سهولت به خاطر سپاری مصرف قرصها در نزدیکترین یک شنبه به شروع یک خونریزی قاعدگی خواهد بود. تا ۷ روز بعد از شروع قرصها لازم است که از یک روش پیشگیری جایگزین نیز استفاده شود.[11]
فایده شروع استفاده از قرصها در روز تعطیل این است که فرد احتمالاً در آخر هفته خونریزی نخواهد داشت. اگر در کشوری جمعه تعطیل باشد، در واقع روش فوق به صورت شروع از اولین جمعه پس از شروع قاعدگی خواهد بود.
اثرات جانبی و عوارض
بلافاصله پس از شیوع مصرف این قرصها نگرانی در مورد عوارض این داروها بالا گرفت. با این حال مطالعات نشان داد که بسیاری از عوارض این داروها وابسته به دوز بوده و با کاهش دوز میزان عارضه کاهش مییابد. با داروهای امروزی احتمال بروز این عوارض بسیار کاهش یافتهاست.[12]
سرطان
- بزرگترین نگرانی در مورد اثرات سرطان زایی در مورد سرطان سینه وجود دارد. وزرات بهداشت ایران دربارهٔ احتمال خطر افزایش سرطان سینه در مصرفکنندگان هشدار داده است.[13] در مطالعات اخیر نشان داده شده که این افزایش ریسک در زنان جوان و میانسال بسیار کم (۲/۱ تا ۱/۱ برابر) میباشد که ۱۰ سال پس از قطع قرصها این ریسک با فرد عادی برابر میشود. با این حال در صورت بروز سرطان سینه در یک زن که هیچگاه این قرصها را مصرف نکرده، سرطان بیشتر محدود به سینه بوده و احتمال انتشار کمتر و درمان راحتتر خواهد داشت.[14]
- قرصهای ضدبارداری خوراکی باعث افزایش دو برابر ریسک سرطان گردن رحم میشوند (تنها در افرادی که بالای ۵ سال این قرصها را مصرف کرده و مبتلا به عفونت پاپیلوما ویروس باشند).[15]
اثرات ضد سرطان
- قرصهای ترکیبی ضد بارداری اثر خوبی در کاهش ریسک سرطان آندومتر رحم دارند که تا ۱۵ سال بعد از قطع قرص این اثر محافظتی ماندگار است. همچنین این قرصها در زمان مصرف احتمال بروز سرطان تخمدان را کاهش میدهند. همچنین اخیراً شواهدی یافت شده که نقش این قرصها در کاهش سرطان کولورکتال را مطرح میکنند.[16]
عوارض قلبی عروقی
در افراد جوان غیر سیگاری و بدون ریسک فاکتور بیماریهای قلبی عروقی ریسک بروز عوارضی همچون سکته قلبی و سکته مغزی با مصرف این قرصها افزایش قابل توجهی نمییابد. اثبات شده که این داروها ۲۸ درصد ریسک تروبوآمبولی وریدی را افزایش میدهند اما با توجه به شیوع ناچیز این عوارض در زنان بدون زمینه قبلی این افزایش ریسک اهمیت ندارد.[17] مصرف انواع قدیمی (اچ. دی) این داروها باعث ایجاد پر فشار خون در ۴ تا ۵ درصد زنان سالم میشود و در ۱۵ درصد زنان مبتلا به پرفشاری خون فشار خونشان را افزایش میدهد؛ که این عارضه نیز در داروهای نسل جدیدتر کمتر مشاهده میشود.[1]
اثرات متابولیک و غده درونریز
مطالعات روی انواع اولیه این قرصها اثر منفی آنها در تحمل گلوکز را نشان دادند که با افزایش قند خون قابل مشاهده بود. با قرصهای فعلی این اثرات کمتر مشاهده میشود.[18] همچنین ترکیبات جدید تأثیر قابل توجهی روی چربیهای خون ندارند.[19]
سایر اثرات و عوارض
بهطور کلی این قرصها میتوانند باعث تهوع، خیز و سردرد (شامل تشدید سردردهای میگرنی) در بعضی افراد شوند. ممکن است لکه بینی(breakthrough bleeding) در طی دوره ۲۱ روزه مصرف قرص مشاهده شود. همچنین در برخی خونریزی بعد از قطع دارو ممکن است ایجاد نشود که منجر به شک به حاملگی میشود. از دیگر اثرات که ناشی از پروژسترونهای قدیمی میباشد میتوان به هیرسوتیسم (پرمویی) و آکنه اشاره کرد.[20]
اثرات قرصهای پروژسترونی
خونریزی و لکه بینیهای نامنظم شایع است؛ که بعد از مصرف بلند مدت کمتر میشوند. این قرصها هیچ نوع عارضه ترومبوآمبولیک ندارند. احتمال بروز هیرسوتیسم و آکنه وجود دارد. افزایش وزن در صورت مصرف انواع ترکیبی با پروژسترونهای قدیمی شایع است.[4]
همچنین با مصرف این قرصها احتمال کاهش اچ دی ال (کلسترول خوب خون) و افزایش ال دی ال (کلسترول بد خون) وجود دارد؛ که آن را ناشی از کاهش استروژن میدانند. به همین ترتیب کاهش چگالی استخوانی (ریسک پوکی استخوان) به دلیل ذکر شده وجود دارد.[21]
تداخلات دارویی
به علت اثر روی ساخت پروتئینهای کبدی این قرصها با بسیاری داروها تداخل دارند؛ که از مهمترین آنها عبارتند از:
- ریفامپین باعث کاهش اثر بخشی این قرصها میشود.
- ممکن است در مصرف همراه با ترکیبات پنیسیلین و تتراسایکلین کاهش اثر بخشی این قرصها دیده شود.
- مصرف همزمان با این داروها اثر بخشی این قرصها را کاهش میدهد: فنوباربیتال، کاربامازپین، فنیتویین و بسیاری از ضد صرعهای دیگر.[5]
- این داروها باعث افزایش انعقاد پذیری خون شده و لذا میتوانند باعث کاهش اثر بخشی داروهای ضدانعقاد خون همچون وارفارین شوند.
- این داروها ممکن است نتایج آزمایشگاهیمربوط به تست تحمل گلوگز و ارزیابی هورمونهای تیروئید، گلوکوکورتیکوئیدها و هورمونهایجنسی را تغییر دهد.[22]
- قرصهای ضد بارداری خوراکی ممکن است آمنوره ایجاد کنند و در تأثیر بروموکریپتین اختلال نمایند.[7]
- کاربامازپین، فنوباربیتال، فنی توئین، ریفامپین، گریزوفولوین، پنی سیلین، سولفونامیدها، تتراسیکلینها از تأثیر قرصهای ضدبارداری خوراکی میکاهند.
- دانترولن و سایر داروهای هپاتوتوکسیک در صورت مصرف همزمان با ضد بارداریهای خوراکی ممکن است خطر بروز عوارض کبدی را افزایش دهند.
- در صورت مصرف همزمان قرصهای ضد بارداری با داروهای ضد انعقاد خوراکی لازم است دوز داروهای ضد انعقاد خوراکی مجدداً تنظیم گردد.
- استروژن موجود در قرصهای ضدبارداری تأثیر تاموکسیفن را دچار اختلال میکند.[7]
- قرصهای ضدبارداری خوراکی ممکن است تأثیر داروهایی مانند استامینوفن، لوزارپام، اکسازپام، کلوفیبرات و سالیسیلاتها را کاهش دهند.
- قرصهای ضدبارداری خوراکی تأثیر و عوارض داروهایی مانند داروهای ضد افسردگی سه حلقه ای، برخی بنزودیازپینها، کافئین، کورتیکواستروئیدها و تئوفیلین را افزایش میدهند.[7]
جستارهای وابسته
منابع
- Laurence L. Brunton (۲۰۰۶)، «۵۷»، GOODMAN & GILMAN'S THE PHARMACOLOGICAL BASIS OF THERAPEUTICS، McGraw-Hill، شابک ۰-۰۷-۱۴۲۲۸۰-۳
- دارونامه رسمی ایران، وزارت بهداشت، درمان و آموزش پزشکی، ص. ۶۲۸ تا ۶۳۰
- Laurence L. Brunton (۲۰۰۶)، «۵۷»، GOODMAN & GILMAN'S THE PHARMACOLOGICAL BASIS OF THERAPEUTICS، McGraw-Hill، شابک ۰-۰۷-۱۴۲۲۸۰-۳
- Bertram G. Katzung-Basic Clinical Pharmacology 9th Ed
- Pharmacotherapy Handbook, 6th Edition, 2006 McGraw-Hill.ch.29
- «کنتراسپتیو ال دی یا ضد بارداری ال دی». دُروانا. ۸ خرداد ۱۳۹۶.
- «کنتراسپتیو ال دی یا ضد بارداری ال دی». دروانا. ۸ خرداد ۱۳۹۶.
- پونه حشمتی، احمد علی اسدی نوقابی (۱۳۸۶)، داروهای ژنریک و گیاهی ایران، تهران: اندیشه رفیع، ص. ۲۱۳و۲۱۴، شابک ۹۶۴-۸۱۵۴-۹۲-۹
- «وزارت بهداشت ایران ارائه خدمات پیشگیری از بارداری را متوقف کرده است».
- Lobo, R.A. , and Stanczyk, F.Z. New knowledge in the physiology of hormonal contraceptives. Am. J. Obstet. Gynecol. , 1994, 170:1499-1507
- DeCherney A.H. ؛ و دیگران (۲۰۰۷)، «۳۶»، Current Diagnosis & Treatment Obstetrics & Gynecology (ویراست ۱۰)، McGraw-Hill، شابک ۹۷۸-۰-۰۷-۱۴۳۹۰۰-۸
- Burkman, R. , Schlesselman, J.J. , and Zieman, M. Safety concerns and health benefits associated with oral contraception. Am. J. Obstet. Gynecol. , 2004, 190(suppl 4):S5-S22.
- وزارت بهداشت، درمان و آموزش پزشکی، معاونت غذا و دارو (۱۳۸۴)، دارونامه رسمی ایران (ویراست ویرایش سوم)، ص. ص٫ ۶۲۸ تا ۶۳۰، شابک ۹۶۴-۵۸۰۰-۶۰-۹.
- Westhoff, C.L. Breast cancer risk: perception versus reality. Contraception, 1999, 59(suppl):25S-28S.
- oodley, J. Combined oral contraceptives and cervical cancer. Curr. Opin. Obstet. Gynecol. , 2004, 16:27-29.
- Fernandez, E. , La Vecchia, C. , Balducci, A. , et al. Oral contraceptives and colorectal cancer risk: a meta-analysis. Br. J. Cancer, 2001, 84:722-727.
- Castelli, W.P. Cardiovascular disease: pathogenesis, epidemiology, and risk among users of oral contraceptives who smoke. Am. J. Obstet. Gynecol. , 1999, 180:349S-356S.
- Godsland, I.F. The influence of female sex steroids on glucose metabolism and insulin action. J. Intern. Med. Suppl. , 1996, 738:1-60
- Sherif, K. Benefits and risks of oral contraceptives. Am. J. Obstet. Gynecol. , 1999, 180:S343-S348.
- Laurence L. Brunton (۲۰۰۶)، «۵۷»، GOODMAN & GILMAN'S THE PHARMACOLOGICAL BASIS OF THERAPEUTICS، McGraw-Hill، شابک ۰-۰۷-۱۴۲۲۸۰-۳
- Laurence L. Brunton (۲۰۰۶)، «۵۷»، GOODMAN & GILMAN'S THE PHARMACOLOGICAL BASIS OF THERAPEUTICS، McGraw-Hill، شابک ۰-۰۷-۱۴۲۲۸۰-۳
- وزارت بهداشت، درمان و آموزش پزشکی، معاونت غذا و دارو (۱۳۸۴)، دارونامه رسمی ایران (ویراست ویرایش سوم)، ص. ص٫ ۶۲۸ تا ۶۳۰، شابک ۹۶۴-۵۸۰۰-۶۰-۹