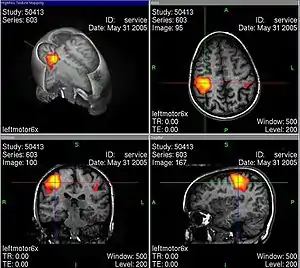
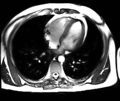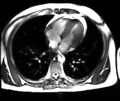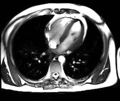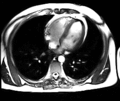
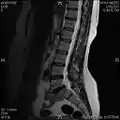
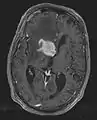
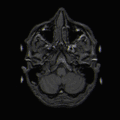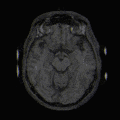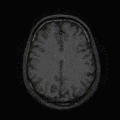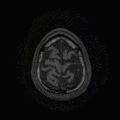
تصویرسازی تشدید مغناطیسی
امآرآی (به انگلیسی: MRI) که مخفف عبارت Magnetic resonance imaging است و تصویربرداری تشدید مغناطیسی نامیده میشود، روشی پرتونگارانه در تصویربرداری تشخیصی پزشکی و دامپزشکی است که در دهههای اخیر بسیار فراگیر شدهاست و بر اساس رزنانس مغناطیسی هسته است.
تشریح
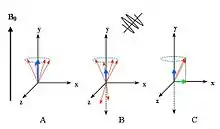
اساس MRI مبتنی بر حرکت اسپینی هستههای اتم هیدورژن موجود در بدن است. این اسپینها از اسپینهای فردی پروتونها و نوترونهای درون هسته، ناشی میشود. با توجه با اینکه در اتم هیدورژن فقط یک پروتون وجود دارد، خود هسته یک اسپین خالص یا گشتاور زاویهای دارد. این گشتاور زاویهای را هستههای MR مینامند. با توجه به اینکه هسته هیدروژن دارای حرکت و بار مثبت است. پس طبق قانون القای فارادی بهطور خود به خود یک گشتاور مغناطیسی پیدا میکنند؛ و با قرار گرفتن در یک میدان مغناطیسی خارجی مرتب میشوند. برخی هستههای اتم هیدروژن با میدان هم راستا میشوند، و تعداد کمتری از هستهها پاد موازی با میدان مغناطیسی هم راستا میشوند. تأثیر میدان مغناطیسی خارجی ایجاد یک نوسان اضافی برای هستههای هیدروژن حول خود میدان است که این حرکت را، حرکت تقدیمی مینامند. برای آنکه تشدید هستههای هیدروژن رخ دهد، یک پالس RF با همان فرکانس حرکت تقدیمی به کار میرود. اعمال پالس RF که سبب تشدید هستهها میشود، را تحریک مینامند. در نتیجه این تشدید هستههای هیدروژن هم راستا با میدان مغناطیسی خارجی باقی نمیماند. به زاویهای که بین هستههای هیدروژن و میدان مغناطیسی خارجی ایجاد میشود، زاویه فلیپ FA میگویند. اگر این زاویه ۹۰ درجه باشد بیشترین مقدار انرژی به کویلهای گیرنده القاء میشود. طبق قانون القاء فارادی اگر یک کویل گیرنده در صفحه حرکت این میدان مغناطیسی قرار گیرد، ولتاژ در کویل القاء میشود. وقتی میدان مغناطیسی عرض صفحه کویل را قطع کند، سیگنال MR تولید میشود. این سیگنال نقاط فضای k یا فوریه را تشکیل میدهد، با تبدیل فوریه گرفتن از این فضا تصویر نهایی بدست میآید.
با ام آر آی میتوان در جهات فوقانی-تحتانی (اگزیال)، چپراستی (ساژیتال) و پسوپیش (کورونال) و حتّی در جهات اُریب و مایل تصویرگیری نمود. یک سیستم ام آر آی از سه میدان مغناطیسی استفاده میکند:
- میدان خارجی ثابت و قوی (B0)
- میدان ضعیف گرادیانی متغیر
- میدان حاصل از پالس RF الکترومغناطیسی (B۱)
در واقع ام آر آی روشی است که از خاصیت مغناطیسی بافتها استفاده کرده و تولید تصویر میکند. اصول پایهٔ MRI بر این اساس است که هستههای بعضی از عناصر، وقتی در میدان مغناطیسی قوی قرار میگیرند، با نیروی مغناطیسی در یک راستا قرار میگیرند.
قدرت سیگنالی که در MRI بوجود میآید به دو عامل دانسیته پروتونها و زمانهای استراحت T۱ و T۲ بستگی دارد. T۱ مدت زمانی است که ۶۳٪ ممان مغناطیسی طولی یک پروتون پس از برانگیختگی، از راستای عمودبرمیدان به راستای موازات میدان مغناطیسی باز میگردد. همچنین T۲ مدت زمانیست که ممان مغناطیسی عرضی یک پروتون پس از برانگیختگی، به ۳۷٪ مقدار اولیه خود تنزل مییابد. اکثر فرایندهای پاتولوژیک، موجب افزایش زمان استراحتِ T۱ و T۲ یا همان Relaxation time آنها میشوند و لذا در مقایسه با بافتهای طبیعی اطراف، در تصاویر T1-weighted سیگنال پایینتر (تیره رنگ تر) و در تصاویر T2-wighted سیگنال بالاتر (روشنتر یا سفیدتر) خواهند داشت.[1]
خطرهای MRI
برخلاف سایر دستگاههای تصویربرداری مثل اشعه ایکس و سیتی اسکن، ام آر آی از تشعشع یونیزه استفاده نمیکند. از این ابزار میتوان برای تصویربرداری از جنین در دوران بارداری استفاده کرد بدون آن که اثری روی آن داشته باشد. اما باز هم این روش ممکن است خطراتی در پی داشته باشد و به همین دلیل جوامع پزشکی استفاده از MRI را در مراحل اولیه تشخیص بیماری توصیه نمیکنند. از آنجایی که در فرآیند ام آر آی از مغناطیس قوی استفاده میشود هر قطعه فلزی که در بدن وجود داشته باشد مثل ضربان ساز قلب، مفصل مصنوعی، دریچه مصنوعی قلب، حلزون مصنوعی گوش و یا هر نوع صفحه و پیچ و مهره فلزی در بدن ممکن است خطرساز باشد، چون میدان مغناطیسی میتواند باعث جابجایی و یا گرم شدن آن قطعه شود.
تعدادی از بیمارانی که از ضربان ساز قلب استفاده میکردند طی انجام ام آر آی از دنیا رفتند. بنابراین لازم است تکنولوژیست MRI سوالات لازم را قبل از انجام این فرآیند از بیمار بپرسد. البته بیشتر قطعات فلزی که امروز در ایمپلنتهای بدن استفاده قرار میشوند تحت تأثیر میدانهای مغناطیسی قرار نمیگیرند و به اصطلاح MR-Safe هستند. علاوه بر این، هنگام اسکن، دستگاه ام آر آی صداهای بلندی تولید میکند که ممکن است باعث ناراحتی فرد شود، بنابراین استفاده از حفاظ گوش در طول این فرآیند ضروری است.
سیستمهای امروزی
سیستمهای ام آر آی امروزه غالباً دارای قدرت میدانهای ۰/۲، ۱، ۱/۵، و ۳ تسلا میباشند.
در ایالات متحده آمریکا بیمارستانها و مراکز خدمات بهداشتی اجازه استفاده از سیستمهای تا ۴ تسلا را نیز برای یک بیمار دارند. اما از چهار تسلا به بالا صرفاً جنبه و کاربردهای تحقیقاتی دارد.
بزرگترین تولیدکنندههای سیستمهای ام آر آی امروزه شرکتهای زیمنس (آلمان)، جنرال الکتریک (آمریکا)، توشیبا (ژاپن)، و فیلیپس (هلند) میباشند.
تاریخچه
در سال ۱۹۵۰، حصول تصویر یک بعدی MRI توسط هرمن کار (Herman Carr) گزارش گردید. پاول لاتربر، شیمیدان آمریکایی با کار بر روی تحقیقات پیشین، موفق به ابداع روشهایی برای تولید تصاویر دو بعدی و سه بعدی MRI گردید.[2] سرانجام وی در سال ۱۹۷۳ اولین تصویر گرفته شده بر اساس تشدید مغناطیس هستهای (NMR) خود را منتشر نمود.[3] اولین تصویر مقطع نگاری از یک موش زنده در ژانویه ۱۹۷۴ منتشر گردید.
از سوی دیگر تحقیقات و پیشرفتهای مهمی در زمینهٔ تصویر برداری بر اساس تشدید مغناطیسی هسته برای نخستین بار در دانشگاه ناتینگهام انگلستان صورت پذیرفت، جایی که پیتر منسفیلد فیزیکدان برجستهٔ آن مؤسسه با گسترش یک روش ریاضی موفق به کاهش زمان تصویربرداری و افزایش کیفت تصاویر نسبت به روش بکارگرفته شده توسط لاتربر گردید. در همان زمان در سال ۱۹۷۱ دانشمند آمریکایی ارمنی تبار ریموند دامادیان استاد دانشگاه ایالتی نیویورک در مقالهای که در مجلهٔ Science منتشر گردید، اعلام نمود که امکان تشخیص تومور از بافتهای عادی به کمک تصویر برداری NMR میسر میباشد.
سرانجام جایزهٔ نوبل پزشکی سال ۲۰۰۳ به خاطر اختراع ام آر آی به پاول لاتربر از دانشگاه ایلینوی در اوربانا شامپاین[4] و پیتر منزفیلد از انگلستان اعطا گردید. امروزه نیز پژوهشگران از دستگاههای MRI منحصر بفردی استفاده میکنند که نه تنها جهت انتقال پیامها در مغز بلکه آکسونها و چگالی آنها را نیز با دقت بالایی نشان میدهد.
طرز کار
چگونگی تولید تصویر ام آر آی فرایند بس پیچیدهایست. در این روش از خاصیت ویژهٔ اسپینهای هستههای هیدرژنی در میدان مغناطیسی (B0) استفاده میشود. پس از انتخاب برش، اسپینها تحت تأثیر میدان مغناطیسی پالسهای الکترومغناطیسی (B۱) قرار گرفته و سپس از این حالت برانگیختگی به مرور به حالت اولیه خود بازمی گردند.[5]* در هر بافتی این مدت زمان متفاوت است. بهطور مثال در ۱/۵ تسلا ثابت T1 برای بافت چربی ۲۶۰ میلیثانیه و برای بافت ماده خاکستری مغز ۹۲۰ میلیثانیه میباشد.
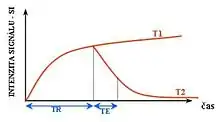
بسته به اینکه چه نوع دنباله پالسیی انتخاب شود، و پارامترهایی مثل TE و TR چگونه تعیین شوند، میتوان با T1 و T2 کنتراست دلخواه را به تصویر کشید و توانایی ام آر آی در همین خاصیت ویژه قرار دارد. بهطور مثال در یکی چربی روشن و در دیگری تاریک میشود.
هر برش تصویری توسط فاز و بسامد امواج دریافت شده به ترتیب در محورهای y و x کدگذاری میگردد. برای انجام کدگذاری احتیاج به میادین مغناطیسی متغیر میباشد که این امر به کمک آهنرباهای از نوع ابررسانا هر لحظه تولید میگردد. اطلاعات دریافتی در فضایی دادهای بنام فضای k واریز شده و نهایتاً به کمک تبدیلات فوریه ای به شکل تصویر در آورده میشوند.
کیفیت تصویری ام آر آی
معمولاً بهبود کیفیت تصویری در ام آر آی را با مقیاسهایی همانند قدرت تفکیک میسنجند و معمولاً نیز بهبود قدرت تفکیک با خود عواقبی همانند کاهش سیگنال مفید (SNR) به همراه دارد. اما میتوان این مشکلات را با راه حلهایی همانند استفاده از سیستمهای با قدرت میدان Bo بالاتر،[6] ویا استفاده از ماده حاجب (contrast agents) مناسب[7] تصحیح نمود.
مقایسه

ام آر آی از بعضی نقاط برتری و از بعضی جهات دیگر نسبت به ابزار دیگر در فیزیک پزشکی ضعف دارد. در قیاس با سی تی اسکن این موارد عبارتند از:[8]
برتریهای امآرآی در مقایسه با سی تی اسکن
- تضاد تصویری (سایهروشن) بالاتر از سی تی اسکن.
- تهیه مقاطع تصویری از جهات مختلف (از جمله اریب).
- عدم استفاده از پرتوهای یونیزهکننده.
- مانند سیتیاسکن موجب سخت شدن باریکه پرتوها (آرتیفکت سخت، beam hardening) نمیشود.
نقاط ضعف ام آر آی در مقایسه با سیتیاسکن
- پر هزینه تر از سیتیاسکن، کمیابتر، و کار با آن مشکلتر است.
- تصویرگیری زمان بیشتری میبرد.
- وضوح تصویری کمتری دارد.
- به دلیل طولانیتر بودن اسکنها آرتیفکت حرکتی بیشتری دارد.
- موجب مشکلات برای بیماران دارای اجسام فلزی در بدن خود میباشد.
- بیمار باید در حین انجام اسکن (ام آر آی) بی حرکت باشد. حرکات غیرقابل پیشگیری مانند تنفس، ضربان قلب و پریستالسیسم اغلب تصویر را مخدوش میسازند.
- برای بیماران دارای مشکلات تنفسی و کسانی که از محیطهای بسته میترسند، عبور از تونل تنگ دستگاه MRI مشکل است.
اسکنهای پایه MRI
سیگنالهای دریافتی توسط سیستمهای MRI، حاوی اطلاعات بسیار زیادی بوده که میتواند در استخراج اطلاعات فیزیکی و شیمیایی جسم یا بافت مورد نظر، به کار گرفته شود. با توجه به اطلاعات مطلوب، سیستم MRI برنامهریزی میگردد و در نهایت تصویرسازی به یکی از روشهای زیر یا روشهای ترکیبی نمایش داده میشود.
MRI با وزندهی T1
اثر اصلی: زمان استراحت اسپین-لاتیس
این یک روش پایه در اسکن MRI میباشد، برای مثال، در این روش تصویر سازی، تفاوت دو بافت چربی و آب، به صورت تیرهتر بودن آب نسبت به بافت چربی در عکسبرداری به کمک دنباله اکو گردایان (GRE) با TE کوتاه و TR کوتاه میباشد.
MRI با وزندهی T2
اثر اصلی: زمان استراحت اسپین-اسپین
این روش نیز یکی از روشهای اصلی تصویرسازی MRI میباشد. در این روش نیز مانند وزندهی T1، چربی و آب قابل تفکیک بوده با این تفاوت که چربی تیرهتر و آب روشنتر در تصویر ظاهر میگردد. برای مثال در مطالعه مغز و ستون فقرات، مایع مغزی نخاعی به صورت روشنتر در تصویر ظاهر میگردد. این روش برای شرایطی با TE و TR طولانی مناسب میباشد.
در این روش، از توالی اکو گرادیان (GRE) با TE و TR طولانی استفاده میگردد.
MRI با وزندهی چگالی اسپین ها-چگالی پروتون
این روش به نام چگالی پروتون نیز شناخته میشود. کنترست در تصاویر حاصل از این روش تصویر سازی، حاصل از مقادیر T1 وT2 نبوده و تنها به اختلاف چگالی اسپینهای اتم هیدروژن موجود در بافتها وابسته میباشد. در این روش TE کوتاه و TR طولانی میباشد.[9]
روشها و کاربردهای دیگر
تصویربرداری مولکولی و fMRI
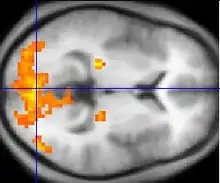
این روش برای اولین بار در بهار سال ۱۹۹۱ در مرکز بیمارستان massachusetts در بوستون آمریکا به منظور نقشهبرداری از فعالیتهای مغزی مورد آزمایش قرار گرفت. در این روش غیر تهاجمی تصاویری بر اساس تغییرات محلی در جریان خون مغز گرفته میشود.
طیفنگاری (MRS)
آنژیوگرافی (MRA)
تصویر برداری تشدید مغناطیسی موازی (PMRI)
تجویز در ایران
دکتر قاسم خازن رئیس بیمه سلامت استان آذربایجان شرقی در سال ۱۳۹۲ گفت: «در دنیا رایج است که از هر ده مورد ارجاعی توسط پزشک بهام. آر. آی ۹ مورد آنورمال تشخیص داده میشود و این یعنی پزشک تأیید نهایی را بهام. آر. آی موکول میکند، اما طبق بررسیها در تبریز از هر ده مورد، ۹مورد نرمال تشخیص داده میشود و این یعنی نیازی بهام. آر. آی نبوده. وجود هشت دستگاهام. آر. آی در تبریز و ارجاعات پزشکان به این دستگاهها، ریشه در سودجویی و سهامداری خود پزشکان در این مراکز و گرفتن پورسانت در برخی موارد دارد. در یکی از موارد دیدیم هشتاد درصد ارجاعات به یکی از دستگاههای ام.آر. آی پزشکان سهامدار هستند.»[10][11][12]
جستارهای وابسته
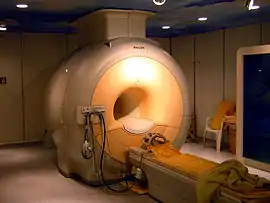
 یک نمونه از ام آر آی از نوع باز (Open) ساخت هیتاچی
یک نمونه از ام آر آی از نوع باز (Open) ساخت هیتاچی- افکنش شدت بیشینه
- دنبالههای پالسی
- کدگذاری فضایی
- آرتیفکت در تصویرسازی تشدید مغناطیسی
- تصویرگیری با تنسور پخش
منابع
- رادیولوژی بالینی آرمسترانگ، ویراست: 2004
- «First MRI and ultrasound scanning». بایگانیشده از اصلی در ۲۰ نوامبر ۲۰۱۱. دریافتشده در ۱۵ فوریه ۲۰۱۲.
- Image Formation by Induced Local Interactions: Examples Employing Nuclear Magnet
- به مقاله زیر مراجعه شود:Lauterbur, P.C. , Nature, 1973; 242:190-191
- relaxation
- Stuber M, Botnar RM, Fischer SE, et al. Preliminary report on in vivo coronary MRA at 3 Tesla in humans.Magn Reson Med 2002;48(3):425–429.
- Huber ME, Paetsch I, Schnackenburg B, et al. Performance of a new gadolinium-based intravascular contrast agent in free-breathing inversion-recovery 3D coronary MRA.Magn Reson Med 2003;49(1):115–121.
- فنون تخصصی. فضلالله تورچیان.انتشارات نور دانش. ۱۳۸۲. ص۲۸۵
- Magnetic resonance imaging. (2012, February 10). In Wikipedia, The Free Encyclopedia. Retrieved 07:01, February 15, 2012, from http://en.wikipedia.org/w/index.php?title=Magnetic_resonance_imaging&oldid=476118369
- «تخلفات عجیب پزشکان تبریزی به روایت مدیرکل بیمه سلامت استان: برخی پزشکان به خاطر سهامدار بودن در دستگاهام. آر. آی بیمار را به ناحق زیر آن میفرستند». تبریز بیدار. بایگانیشده از اصلی در ۴ دسامبر ۲۰۱۴. دریافتشده در ۲۹ نوامبر ۲۰۱۴.
- Smith-Bindman R, Miglioretti DL, Johnson E, Lee C, Feigelson HS, Flynn M, et al. (June 2012). "Use of diagnostic imaging studies and associated radiation exposure for patients enrolled in large integrated health care systems, 1996-2010". JAMA. 307 (22): 2400–9. doi:10.1001/jama.2012.5960. PMC 3859870. PMID 22692172.
- «Health at a Glance 2009». www.oecd-ilibrary.org. doi:10.1787/health_glance-2009-en. دریافتشده در ۲۰۱۹-۰۵-۰۸.
| در ویکیانبار پروندههایی دربارهٔ تصویرسازی تشدید مغناطیسی موجود است. |