زخم بورولی
زخم بورولی (به انگلیسی: Buruli ulcer)، که با عناوین زخم بارنزدیل، زخم سیرلز یا زخم دینتری شناخته میشود[1][2][3]) بیماری عفونی است که از مایکو باکتریوم اولسراتس ناشی میشود.[4] مرحله ابتدایی عفونت با پیدایش برآمدگی یا ناحیه متورم مشخص میشود.[4] این ندول یا برآمدگی پس از مدتی به زخم یا آلسر تبدیل میشود.[4] زخم مذکور ممکن است نسبت به ظاهرش بر روی پوست در درون بزرگتر باشد،[5] و امکان دارد اطرافش متورم گردد.[5] با تشدید بیماری، ممکن است عفونت به استخوان نیز برسد.[4]زخم بورولی بیشتر بر بازوها و پاها اثر میگذارد؛[4] در این بیماری تب علامت شایعی بهشمار نمیرود.[4]
| اولسر بورولی | |
|---|---|
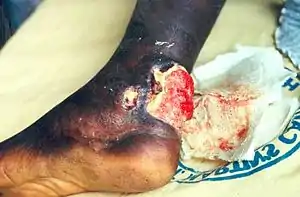 | |
| زخم بورولی در مچ پا. | |
| طبقهبندی و منابع بیرونی | |
| تخصص | بیماری عفونی (تخصص پزشکی) |
| آیسیدی-۱۰ | A31.1 ( ILDS A31.120) |
| آیسیدی-9-CM | 031.1 |
| دادگان بیماریها | 8568 |
| پیشنت پلاس | زخم بورولی |
| سمپ | D009165 |
مایکو باکتریوم اولسراتس زهرابهای موسوم به میکولاکتون را آزاد میکند که عملکرد سیستم ایمنی بدن بدن فرد مبتلا را تضعیف کرده و منجر به مرگ میگردد.[4] اطلاعات چندانی از این بیماری در دست نیست.[4] شاید منابع آب آلوده منبع انتشار بیماری باشند.[5] از سال ۲۰۱۳ میلادی، واکسن کارآمدی برای بیماری مذکور تولید نشده است.[4][6]
در صورت درمان زودهنگام، تجویز آنتی بیوتیکها به صورت ۸۰٪ بمدت هشت هفته مؤثر است.[4] درمان آنتی بیوتیکی اغلب شامل ریفامپین و استرپتومایسین میباشد. کلاریترومایسین یاموکسی فلوکساسین است. برخی اوقات جایگزین استرپتومایسین میشود.[4] روشهای درمانی دیگر میتواند شامل برداشتن زخم باشد. .[4][7] بعد از درمان عفونت، اثر زخم در محل تورم بجا خواهد ماند.[6]
زخم بورولی اغلب در مناطق روستایی کشورهای جنوب صحرای آفریقا بخصوص ساحل عاج شایع است اما درآسیا، کشورهای واقع در مناطق غربی اقیانوس آرام و آمریکا نیز قابل رویت است.[4] نمونههای این بیماری در بیش از ۳۲ کشور مشاهده شدهاست. .[5] حدود پنج تا شش هزار مورد از بیماری مذکور هر ساله اتفاق میافتد.[4] این بیماری هم چنین در تعدادی از حیوانات بغیر از انسان نیز اتفاق میافتد.[4] آلبرت راسکین کوک اولین فردی بود که زخم بورولی را در سال ۱۸۹۷ توصیف کرد.[5]
درمان
درمان آنتی بیوتیکی زودهنگام به مدت هشت هفته٬ در ۸۰٪ موارد مؤثر است. آنتیبیوتیک مؤثر بر این باکتری شامل ریفامپین و استرپتومایسین٬ کلاریترومایسین یاموکسی فلوکساسین است.[4]
نگارخانه
 نوع معمول از زخم بورولی٬ دست چپ یک پسر ۱۷ ساله در نیجریه
نوع معمول از زخم بورولی٬ دست چپ یک پسر ۱۷ ساله در نیجریه ضایعه باقیمانده از زخم٬ زنی در غنا
ضایعه باقیمانده از زخم٬ زنی در غنا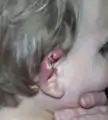 گوش یک کودک هجده ماهه که پساز کشت باکتری و واکنش زنجیرهای پلیمراز زخم بورولی تشخیص داده شد.
گوش یک کودک هجده ماهه که پساز کشت باکتری و واکنش زنجیرهای پلیمراز زخم بورولی تشخیص داده شد.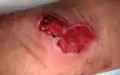
منابع
- James, William D. ; Berger, Timothy G. ; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. pp. 340. ISBN 0-7216-2921-0.
- Rapini, Ronald P. ; Bolognia, Jean L. ; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. Chapter 74. ISBN 1-4160-2999-0.
- Lavender CJ, Senanayake SN, Fyfe JA; et al. (January 2007). "First case of Mycobacterium ulcerans disease (Bairnsdale or Buruli ulcer) acquired in New South Wales". Med. J. Aust. 186 (2): 62–3. PMID 17223764.
- "Buruli ulcer (Mycobacterium ulcerans infection) Fact sheet N°199". World Health Organization. June 2013. Retrieved 23 February 2014.
- Nakanaga, K; Yotsu, RR; Hoshino, Y; Suzuki, K; Makino, M; Ishii, N (2013). "Buruli ulcer and mycolactone-producing mycobacteria". Japanese journal of infectious diseases. 66 (2): 83–8. PMID 23514902.
- Einarsdottir T, Huygen K (November 2011). "Buruli ulcer". Hum Vaccin. 7 (11): 1198–203. doi:10.4161/hv.7.11.17751. PMID 22048117.
- Sizaire V, Nackers F, Comte E, Portaels F (2006). "Mycobacterium ulcerans infection: control, diagnosis, and treatment". Lancet Infect Dis. 6 (5): 288–296. doi:10.1016/S1473-3099(06)70464-9. PMID 16631549.